O Enigma da Pálpebra que Pulsa: Desvendando a Mioclonia Palpebral
Olá, leitores. Como oftalmologista, uma das queixas mais comuns que ouço em meu consultório não envolve perda de visão, óculos ou doenças complexas, mas sim
Neste portal você encontrará, informações sobre causas, consequências e tratamentos. Relacionado a saúde ocular. Todo feitos por um referência nacional em oftalmologia infantil e estrabismo.
A oftalmologista infantil Dra. Iara Debert

Olá, leitores. Como oftalmologista, uma das queixas mais comuns que ouço em meu consultório não envolve perda de visão, óculos ou doenças complexas, mas sim
Iara DebertOftalmologia Pediátrica e EstrabismoJulho de 2025 Introdução O estrabismo infantil afeta cerca de 2 a 5% das crianças globalmente e, se não tratado precocemente,
Iara DebertEspecialidade: Oftalmologia Pediátrica e Estrabismo Introdução O estrabismo infantil é uma condição que, se não tratada adequadamente, pode levar a problevisuais permanentes, como ambliopia
Olá, leitores. Como oftalmologista, uma das queixas mais comuns que ouço em meu consultório não envolve perda de visão, óculos ou doenças complexas, mas sim
Iara DebertOftalmologia Pediátrica e EstrabismoJulho de 2025 Introdução O estrabismo infantil afeta cerca de 2 a 5% das crianças globalmente e, se não tratado precocemente,
Iara DebertEspecialidade: Oftalmologia Pediátrica e Estrabismo Introdução O estrabismo infantil é uma condição que, se não tratada adequadamente, pode levar a problevisuais permanentes, como ambliopia
Cuidar da visão das crianças é essencial para garantir um desenvolvimento saudável e pleno. A visão desempenha um papel crucial no aprendizado, na coordenação motora,
A jornada escolar é um marco na vida de qualquer criança, repleta de desafios e aprendizados. Para que essa jornada seja proveitosa, é crucial que o desenvolvimento da criança seja completo, incluindo a saúde visual. É comum, porém, que pais e educadores se questionem sobre a relação entre dificuldades de aprendizagem e problemas de visão.
Neste artigo, exploraremos essa relação complexa e crucial, desvendando mitos e oferecendo informações relevantes para garantir o desenvolvimento pleno de cada criança.
Imagine uma criança tentando ler um texto com letras borradas ou acompanhando um professor, com dificuldade em enxergar o quadro. Essa experiência, que pode parecer trivial, pode gerar frustração e impactar o aprendizado de forma significativa.
A visão, além de ser fundamental para a interação com o mundo, desempenha um papel crucial no processo de aprendizagem. Através da visão, a criança recebe informações sobre o ambiente, reconhece formas, cores, letras e números, desenvolve habilidades motoras finas para atividades como escrita e desenho, e compreende a linguagem corporal, essencial para a comunicação. A visão é o ponto de partida para o principal método de aprendizagem: reproduzir o exemplo com base na observação.
A relação entre dificuldades de aprendizagem e visão é complexa e envolve uma série de fatores. A seguir, exploraremos alguns dos problemas visuais mais comuns em crianças que podem impactar o desempenho escolar:
Alguns sinais podem indicar a presença de problemas de visão em crianças que afetam o aprendizado:
É fundamental que a saúde visual da criança seja acompanhada desde cedo, a fim de prevenir e tratar qualquer problema que possa surgir. A visita ao oftalmologista deve ser realizada periodicamente, já na primeira infância.
Exames oftalmológicos completos, realizados por um profissional especializado, são essenciais para detectar problemas visuais e oferecer o tratamento adequado. A avaliação do oftalmologista, além de verificar a acuidade visual, avalia a saúde dos olhos, a capacidade de visão binocular e a presença de outros problemas que possam afetar o aprendizado.
O tratamento para problemas de visão depende do tipo de alteração identificada. Pode incluir o uso de óculos ou lentes de contato para corrigir erros de refração, exercícios para fortalecer a visão e estimular a coordenação olho-mão, terapia ocupacional para desenvolver habilidades motoras finas e tratamento para condições como ambliopia e estrabismo.
Pais e educadores desempenham um papel fundamental na detecção e tratamento de problemas visuais em crianças. Observar os sintomas mencionados acima, manter acompanhamento médico regular e comunicar as dificuldades da criança ao oftalmologista e aos professores são medidas importantes para garantir o desenvolvimento pleno do aprendizado.
A visão é um dos sentidos mais importantes para o aprendizado e o desenvolvimento da criança. Problemas visuais podem impactar negativamente o desempenho escolar, levando a frustração, dificuldades de concentração, baixo rendimento e até mesmo a desistência dos estudos.
É fundamental que pais, educadores e profissionais de saúde trabalhem em conjunto para garantir a saúde visual das crianças, detectando problemas precocemente, realizando o tratamento adequado e promovendo um ambiente escolar que atenda às necessidades de cada aluno.
Investir na saúde visual da criança é investir em seu futuro, garantindo que ela tenha as ferramentas necessárias para alcançar seu potencial máximo e construir um futuro brilhante.
A miopia, ou visão míope, é uma condição refrativa comum que causa dificuldade em enxergar objetos distantes. O olho míope é mais alongado do que o normal, fazendo com que os raios de luz se concentrem na frente da retina, em vez de sobre ela. No passado, a miopia era geralmente considerada um problema benigno, mas nas últimas décadas, a prevalência da miopia tem aumentado drasticamente em todo o mundo, especialmente entre crianças. Esse aumento, particularmente em sua forma de progressão rápida, tem gerado preocupação crescente entre os profissionais de saúde.
De acordo com estudos recentes, a prevalência da miopia em crianças está crescendo rapidamente, com taxas particularmente altas na Ásia Oriental. Por exemplo, na China, estima-se que mais de 90% dos adolescentes sejam míopes, e a situação é semelhante em outros países asiáticos, como Singapura, Coreia do Sul e Taiwan. Nos Estados Unidos, a prevalência da miopia também tem aumentado, com aproximadamente 42% das crianças com idades entre 6 e 19 anos sendo míopes.
Essa tendência crescente é atribuída a uma série de fatores, incluindo fatores genéticos, ambientais e de estilo de vida. O aumento do uso de telas luminosas e de convivência em ambientes fechados, contrastando com a redução da interação de atividades em áreas externas e na natureza, são ligados ao aumento da miopia infantil em diversos estudos.
A miopia em si não é necessariamente perigosa, mas sua progressão, especialmente na infância, pode ter consequências significativas para a saúde ocular. A miopia em progressão, ou miopia progressiva, caracteriza-se por um aumento constante do grau de miopia ao longo do tempo. A miopia, em graus muito elevados, pode levar a complicações oculares graves, como descolamento de retina, catarata e glaucoma, que podem resultar em perda irreversível da visão.
A miopia de alto grau é definida como um grau de -6 dioptrias ou mais. Pessoas com miopia de alto grau têm maior probabilidade de desenvolver complicações, pois seus olhos estão mais alongados e a retina está mais fina e vulnerável a danos.

Existem vários fatores de risco associados à miopia em progressão, incluindo:
O manejo da miopia em progressão é fundamental para minimizar os riscos de complicações oculares e preservar a visão. Os métodos de tratamento se concentram em retardar ou interromper a progressão da miopia.
Prevenção da Miopia em Progressão
A prevenção da miopia em progressão começa com a detecção precoce e o acompanhamento regular com um oftalmologista infantil. As crianças devem ter seus olhos examinados regularmente, especialmente se houver histórico familiar de miopia. Outros passos que podem ser tomados para prevenir a progressão da miopia incluem:
A miopia em progressão na infância é uma preocupação crescente em saúde pública. A prevalência crescente da miopia, especialmente em sua forma de progressão rápida, coloca em risco a saúde ocular de milhões de crianças em todo o mundo. É essencial que os pais e educadores estejam cientes dos fatores de risco associados à miopia em progressão e tomem medidas para prevenir e gerenciar essa condição.
Apesar da miopia não ser uma condição grave, alguns cuidados são importantes, principalmente o acompanhamento da progressão de grau por um oftalmologista infantil. Miopia de alto grau pode ter consequências prejudiciais para o indivíduo, como dependência dos óculos e até um descolamento de retina. Com a detecção precoce, o acompanhamento regular e os cuidados adequados, é possível ajudar a proteger a visão das crianças e evitar complicações graves relacionadas à miopia.
São Paulo, apesar de ser uma metrópole vibrante e cheia de atrações, pode apresentar desafios para pessoas com deficiência visual. Mas não se preocupe! A capital paulista vem se tornando cada vez mais inclusiva, oferecendo opções de lazer acessível para que crianças com baixa visão ou cegueira também possam desfrutar de momentos inesquecíveis.
Pensando nisso, elaboramos este guia completo com dicas de lugares incríveis em São Paulo que proporcionam experiências sensoriais, culturais e divertidas para crianças com deficiência visual, garantindo a inclusão e a alegria de toda a família.
Nada melhor do que um dia ao ar livre para estimular os sentidos e a conexão com a natureza! Confira opções de parques em SP que oferecem acessibilidade para crianças com deficiência visual:

Parque da Água Branca: Localizado na Zona Oeste de SP, o Parque da Água Branca oferece um refúgio verde em meio à agitação da cidade. Além de áreas verdes, o parque possui um lago com pedalinhos adaptados para pessoas com deficiência, uma trilha ecológica com piso tátil e corrimão, ideal para caminhadas seguras, e outras atrações como aquário e playground acessível.

A arte e a cultura se tornam ainda mais inclusivas em museus que investem em recursos de acessibilidade para pessoas com deficiência visual:
Museu de Arte de São Paulo Assis Chateaubriand (MASP): Referência internacional em arte, o MASP oferece aos visitantes com deficiência visual visitas mediadas com audiodescrição, que descrevem as obras de forma detalhada e envolvente. O museu também disponibiliza materiais táteis para apreciação sensorial e promove programas educativos específicos para esse público.

Pinacoteca de São Paulo: Com um acervo que percorre a história da arte brasileira, a Pinacoteca realiza visitas guiadas com audiodescrição, proporcionando uma experiência completa e inclusiva. Além disso, o museu disponibiliza maquetes táteis de algumas obras e informações em braille, garantindo que pessoas com deficiência visual tenham acesso à história e aos detalhes de cada peça.

Museu Catavento Cultural e Educacional: Com foco em ciência e tecnologia, o Museu Catavento é um espaço interativo e divertido para todas as idades. Para crianças com deficiência visual, o museu oferece audiodescrição em diversas atrações, maquetes táteis, simuladores adaptados e jogos sensoriais, garantindo que a experiência de aprendizado seja completa e acessível a todos.

A magia do teatro e do cinema também pode ser apreciada por pessoas com deficiência visual em espaços adaptados:
SESC SP: As unidades do SESC (Serviço Social do Comércio) em São Paulo se destacam por promover a inclusão em suas atividades culturais. Diversas unidades oferecem programação acessível para pessoas com deficiência visual, incluindo peças de teatro com audiodescrição, filmes com legendas descritivas e libras, e shows musicais com recursos sensoriais. Consulte a programação da unidade mais próxima e aproveite!

Itaú Cultural: Com o objetivo de democratizar o acesso à cultura, o Itaú Cultural oferece programação cultural diversa e gratuita, com opções acessíveis para pessoas com deficiência visual. O espaço promove peças de teatro, filmes, exposições e oficinas com recursos como audiodescrição, libras e materiais táteis.

Dica Extra: Antes de sua visita, entre em contato com os estabelecimentos para confirmar a disponibilidade dos recursos de acessibilidade, horário de funcionamento e obter informações mais detalhadas.
Com planejamento e informações, o lazer em São Paulo se torna ainda mais inclusivo e divertido para as crianças com deficiência visual!
A catarata congênita é uma condição que atinge a visão das crianças desde o nascimento, representando um desafio significativo para o desenvolvimento visual e, consequentemente, interferindo na qualidade de vida. Entender a natureza dessa condição, suas causas e consequências, é crucial para oferecer tratamento adequado aos pequenos, permitindo-lhes um futuro promissor.

A catarata congênita, também conhecida como catarata infantil, surge quando o cristalino, a lente natural do olho, perde sua transparência e se torna opaco. Isso impede a passagem da luz para a retina, afetando a visão progressivamente. A opacidade do cristalino, se assemelha a um véu que vai obscurecendo a visão, impedindo a formação de imagens nítidas, o que compromete a percepção visual do mundo.
Para entender melhor a catarata congênita, imagine o cristalino como a lente de uma câmera. Em condições normais, ele focaliza a luz na retina, permitindo que a imagem seja captada e transmitida ao cérebro. No entanto, com a opacidade, a luz é bloqueada ou distorcida, resultando em imagens embaçadas ou distorcidas, como se a câmera estivesse desfocada.
As causas da catarata congênita são diversas, podendo ser hereditárias ou adquiridas durante a gestação. A causa hereditária está relacionada a mutações em genes específicos que são transmitidas geneticamente. Diversos genes podem estar envolvidos, e a herança pode ser autossômica dominante ou recessiva, dependendo do gene que sofreu a mutação.
As causas não genéticas, por sua vez, são mais complexas, incluindo uma série de fatores que podem impactar o desenvolvimento normal do cristalino durante a gestação.
A catarata congênita, se não tratada, pode ter consequências sérias para a visão da criança, afetando seu desenvolvimento e qualidade de vida. As principais consequências incluem:
• Ambliopia (Olho Preguiçoso): A ambliopia, ou olho preguiçoso, ocorre quando o cérebro não recebe informações nítidas de um dos olhos devido à catarata. O cérebro, então, “desliga” o olho afetado, priorizando o olho com visão normal. Se não tratada, a ambliopia pode resultar em perda permanente da visão no olho afetado.
• Estrabismo (Desvio dos Olhos): O estrabismo, ou desvio dos olhos, pode ocorrer devido à falta de coordenação visual causada pela catarata. A criança pode apresentar um ou ambos os olhos desviados, o que pode afetar a percepção de profundidade e dificultar a realização de tarefas que exigem visão binocular, como ler e praticar esportes.
• Nistagmo (Movimento Involuntário dos Olhos): O nistagmo, caracterizado por movimentos involuntários e rápidos dos olhos, pode ocorrer em alguns casos de catarata congênita. O nistagmo pode dificultar a fixação do olhar e a visão clara.
• Retardo no Desenvolvimento Visual: A catarata congênita impede que a criança receba os estímulos visuais necessários para o desenvolvimento normal da visão. A falta de estímulos visuais pode levar a um retardo no desenvolvimento visual, afetando a acuidade visual, a percepção de cores e a capacidade de reconhecer formas e objetos.
• Dificuldades de Aprendizagem: A catarata congênita, em casos mais severos, pode impactar o desenvolvimento cognitivo e social da criança. Dificuldades de aprendizagem, problemas de atenção e dificuldades de interação social podem estar relacionados à deficiência visual.
O diagnóstico de catarata congênita é dado por um médico oftalmologista, por isso é importante que, além do pediatra, a criança tenha o acompanhamento de um oftalmologista infantil.
O tratamento da catarata congênita consiste na cirurgia para remover o cristalino opaco e implantar uma lente intraocular artificial. A cirurgia, geralmente realizada com anestesia geral, é um procedimento seguro e eficaz, com excelentes resultados.
A cirurgia é um procedimento delicado que requer habilidade e expertise. É realizada por um oftalmologista especializado em cirurgia de catarata em crianças. O procedimento envolve a remoção do cristalino opaco através de uma pequena incisão. Após a remoção do cristalino, uma lente intraocular artificial é implantada no local, restaurando a visão sem obstrução.

A intervenção precoce é crucial para garantir o sucesso do tratamento da catarata congênita e evitar as consequências negativas para a visão da criança. A cirurgia deve ser realizada o mais rápido possível, preferencialmente nos primeiros meses de vida, antes que a ambliopia se desenvolva.
Após a cirurgia, o acompanhamento médico regular com o oftalmologista é essencial. O oftalmologista infantil monitorará a visão da criança, pois, mesmo após a cirurgia, ela ainda poderá desenvolver algum problema visual. Com o acompanhamento, o oftalmologista poderá rapidamente diagnosticar e prescrever óculos ou outro tratamento necessário.
Em alguns casos, após a cirurgia, a criança pode precisar de terapia de reabilitação visual para desenvolver suas habilidades visuais e se adaptar à nova visão. A terapia de reabilitação visual pode incluir exercícios para os olhos, estimulação visual e treinamento para desenvolver a coordenação visual.
Conclusão:
A catarata congênita representa um desafio para o desenvolvimento visual, mas com o tratamento adequado e o acompanhamento especializado, as crianças podem ter uma visão normal e um futuro promissor. A detecção precoce, o tratamento cirúrgico realizado em tempo hábil e a reabilitação visual são fundamentais para garantir que a criança tenha a oportunidade de explorar o mundo com olhos saudáveis e uma visão clara.
Informações Adicionais:
• A catarata congênita é uma condição rara, mas é importante estar atento aos sinais e sintomas. Se você suspeitar que seu filho pode ter catarata congênita, consulte um oftalmologista.
• Existem diversas organizações e instituições que oferecem apoio e recursos para crianças com catarata congênita e suas famílias.
• A pesquisa e a inovação médica estão continuamente buscando novos métodos de tratamento e prevenção da catarata congênita.
Este texto foi escrito para fins informativos e não substitui a orientação médica profissional. Consulte sempre um oftalmologista para obter informações e tratamento específicos. A OIE conta com oftalmologistas infantis especializados para atender sua necessidade. Agende uma consulta!
Resumo: Os óculos de grau são instrumentos que nos auxiliam a enxergar melhor. As lentes corrigem o grau, mas não alteram seus olhos ou visão. Usa-las não fará com que o problema regrida. Da mesma forma que não as usar não agravará a miopia ou astigmatismo, por exemplo. Durante a leitura do artigo você vai entender sobre os tratamentos com óculos de grau, colírio de atropina e cirurgias para os problemas de visão mais comuns na infância e fase adulta.
Óculos de grau são acessórios comuns no rosto das pessoas. Para muitos, seu uso é indispensável. Para quem necessita de baixo grau de correção, é frequente dispensar (ou esquecer!) de usar os óculos, mas certamente já ouviu de alguém que, se não usar os óculos, o grau aumenta.
Deixar de usar óculos de grau quando forem recomendados pode ocasionar inconvenientes e desconfortos. Além, claro, da dificuldade para enxergar. Esses problemas podem ser:
Apesar de frequentemente estarem relacionados ao aumento do grau, esses sintomas não apresentam ligação direta com o não uso dos óculos. A progressão do grau acontece por mudanças nos olhos durante o seu amadurecimento, período que vai do nascimento até, em média, os 17 anos. Portanto, é extremamente recomendado que crianças façam exames oftalmológicos de rotina e sejam acompanhadas por um oftalmologista infantil, mesmo sem grandes queixas sobre a visão.
Em alguns casos, a mudança de grau e o aumento do desconforto ocular podem estar associados ao uso excessivo de telas luminosas e diminuição de atividades ao ar livre.

As causas mais comuns para o uso de óculos são:
Os óculos de grau também são recomendados em casos de estrabismo, um distúrbio que altera o alinhamento dos olhos, fazendo com que cada olho aponte para uma direção diferente, comprometendo o paralelismo entre os olhos. Esse distúrbio pode aparecer em qualquer fase da vida, desde bebês pequenos até idosos, porém é mais frequente na infância. O estrabismo ocorre em cerca de 3% das crianças, e, se o tratamento não for precoce, pode haver alguma perda de visão.
Hipermetropia e presbiopia acometem mais comumente a população adulta. Estima-se que cerca de 30% dos adultos e 70% dos idosos têm a necessidade de usar óculos de grau em decorrência desses transtornos de visão.
Miopia é um problema considerado comum e acomete grande parcela da população infantil e adulta. A miopia atrapalha a visão de longe e, em grande parte da população afetada, não é grave e não apresenta riscos. O uso de óculos corretivos é o principal tratamento, mas, como vimos, eles não interferem na progressão ou regressão do grau. A miopia manifesta-se, em média, aos 7 anos de idade, quando o crescimento da criança pode estar acompanhado do alongamento dos olhos, e evolui, comumente, até os 17 anos de idade.
Em casos de miopia que progride durante a infância, o tratamento com colírio de atropina controla a progressão do grau. Esse colírio é utilizado, em diferentes concentrações, para dilatar a pupila para exames de rotina, para tratamentos em casos de ambliopia (popularmente conhecida com olho preguiçoso) ou tratamento para controlar a progressão de grau em crianças míopes.
O tratamento com colírio de atropina é indicado apenas para crianças pois ele controla a progressão de grau, isso só é possível enquanto o olho ainda está em desenvolvimento (até, em média, os 17 anos). Após a estabilização do grau, apenas o uso dos óculos de grau, lentes de contato ou, em alguns casos, a cirurgia de correção, podem ajudar.
É importante frisar que o colírio não tem a capacidade de curar a miopia ou eliminar a necessidade do uso dos óculos. O tratamento apenas controla a progressão do grau. A cirurgia pode, na maioria dos casos, eliminar a necessidade do uso de óculos, porém, existem situações que a cirurgia somente reduz o grau. Converse com seu oftalmologista para entender qual a sua necessidade, indicação e possíveis resultados com cada tratamento.
O uso dos óculos corretivos prescritos pelo oftalmologista é o tratamento mais simples e seguro para todos os problemas de visão mencionados nesse artigo. Outros tratamentos com a mesma função são: lentes de contato ou procedimentos cirúrgicos. As cirurgias não são indicadas para todos os casos ou pessoas. Para saber qual o melhor tratamento para você ou seu filho, é necessário consultar o médico oftalmologista.
Existem muitos tipos de lentes de grau: monofocal, multifocal, com antirreflexo, e com filtros. A lente e o grau são diferentes para cada problema, ou problemas, pois, é frequente uma mesma pessoa ter diferentes transtornos de visão, como miopia e astigmatismo, por exemplo. Já o antirreflexo e os filtros são utilizados para maior conforto.
A receita dos óculos é pessoal e feita de acordo com a necessidade específica de cada um. Mesmo que familiares ou amigos apresentem sintomas semelhantes, o problema ou grau de correção necessário podem ser muito diferentes, sendo assim, cada pessoa deve ter seus próprios óculos ou lentes de contato. Lembrando que, ao usar lentes de contato de outras pessoas, você corre o risco de ser infectado por bactérias ou fungos. Fique atento!
Conclusão: Deixar de usar óculos de grau não vai fazer com que o grau aumente, mas é importante conhecer o problema, os tratamentos e as soluções disponíveis para cada caso. Agende sua consulta na Clínica OIE e cuide da saúde dos seus olhos.
Introdução:
Observar cada detalhe do desenvolvimento de um bebê é uma tarefa deliciosa para os pais, mas também gera muitas dúvidas. Um olhar atento pode notar características que nem sempre indicam um problema, como é o caso do falso estrabismo em bebês.
Enquanto o estrabismo verdadeiro exige acompanhamento médico especializado para corrigir o desalinhamento dos olhos, o falso estrabismo se caracteriza por uma falsa impressão de que os olhos do bebê estão desalinhados.
Neste artigo, vamos entender melhor o que é o falso estrabismo em bebês, suas causas, como diferenciá-lo do estrabismo verdadeiro e quando é importante procurar um oftalmologista.
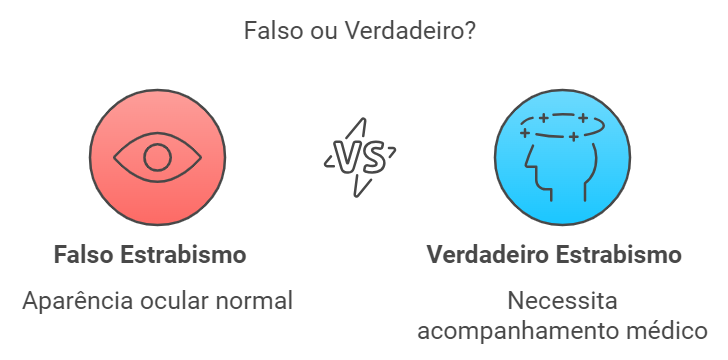
O falso estrabismo em bebês, também conhecido como pseudo-estrabismo, é uma condição benigna e bastante comum nos primeiros meses de vida. Ele causa a ilusão de que os olhos do bebê estão desalinhados, geralmente convergindo para dentro (esotropia) ou para fora (exotropia).
Diferente do estrabismo verdadeiro, o falso estrabismo não afeta a saúde ocular do bebê, nem interfere no desenvolvimento da sua visão. A maioria dos casos se resolve naturalmente com o crescimento da criança, sem necessidade de tratamento.
A principal causa do falso estrabismo em bebê é a anatomia facial ainda em desenvolvimento. Alguns fatores podem contribuir para a aparência de olhos desalinhados, como:
1 – Ponte nasal achatada (comum em bebês): A ponte nasal larga e achatada, característica de bebês, pode fazer com que parte da esclera (parte branca do olho) fique coberta pela pele próxima ao canto interno do olho, dando a ilusão de que os olhos estão voltados para dentro.
2- Pregas epicânticas proeminentes: As pregas epicânticas são dobras de pele presentes no canto interno dos olhos, mais comuns em bebês de origem asiática. Essas pregas podem cobrir parte do branco dos olhos, principalmente quando o bebê olha para os lados, criando a aparência de estrabismo.
3 – Distância entre os olhos (hipertelorismo): Bebês com hipertelorismo, ou seja, com uma distância maior entre os olhos, podem apresentar uma tendência ao falso estrabismo divergente, com os olhos parecendo voltados para fora.
Diferenciar o falso estrabismo do verdadeiro é fundamental para garantir que o bebê receba o tratamento adequado, caso necessário. Somente um oftalmologista pode realizar o diagnóstico preciso, mas alguns sinais podem ajudar os pais a identificarem a necessidade de uma consulta médica:
É recomendável que todos os bebês façam o primeiro exame oftalmológico completo por volta do primeiro ano de vida. Essa consulta é fundamental para detectar precocemente problemas de visão e garantir o desenvolvimento visual saudável do bebê.
No entanto, se os pais observarem qualquer sinal de estrabismo, mesmo que a suspeita seja de falso estrabismo, é essencial procurar um oftalmologista o mais breve possível para uma avaliação completa. O diagnóstico precoce e o tratamento adequado do estrabismo verdadeiro são cruciais para evitar complicações como ambliopia (olho preguiçoso) e perda de visão permanente.
O diagnóstico do falso estrabismo em bebês é feito por meio de um exame oftalmológico completo, que inclui a avaliação do alinhamento ocular, da movimentação dos olhos e da saúde ocular geral. O oftalmologista irá observar o reflexo da luz nos olhos do bebê, testar sua capacidade de focar e acompanhar objetos, além de avaliar a presença de outros problemas de visão.
Como o falso estrabismo não é uma condição prejudicial à saúde ocular, geralmente não requer tratamento. Na maioria dos casos, a aparência dos olhos desalinhados tende a desaparecer naturalmente à medida que o bebê cresce e sua estrutura facial se desenvolve.
Conclusão
O falso estrabismo em bebês é uma condição benigna que não afeta a saúde ocular da criança. No entanto, é fundamental que os pais estejam atentos aos sinais de desalinhamento ocular e procurem um oftalmologista para um diagnóstico preciso. Afinal, o estrabismo verdadeiro, se não tratado precocemente, pode comprometer a visão do bebê permanentemente. O acompanhamento profissional regular garante o desenvolvimento visual saudável da criança e a tranquilidade dos pais.
Acessibilidade em São Paulo cirurgia de estrabismo Crianças com Deficiência Visual estrabismo estrabismo infantil Lazer Inclusivo miopia Museus Acessíveis em SP Oftalmologista Infantil São Paulo vesguice visão infantil
A era moderna trouxe avanços para nossa sociedade, principalmente na área tecnológica. Esses avanços são desde máquinas, aparelhos eletrônicos e softwares inovadores, que nos ajudam principalmente nas áreas da comunicação e entretenimento. Nós convivemos com essas tecnologias diariamente, o que desperta incertezas e dúvidas sobre seus impactos na saúde.

Sabemos que, ao mesmo tempo em que a tecnologia auxilia no desenvolvimento de equipamentos e medicamentos importantes na área da saúde, aparelhos que não saem das nossas mãos (e da frente dos nossos olhos!) podem ser perigosos se usados por longos períodos sem pausas frequentes. A grande vilã do momento parece inofensiva, mas é um tema controverso e polêmico: as telas luminosas realmente prejudicam a visão?
Esse é um debate recorrente, principalmente entre as mamães e papais, extremamente dedicados em cuidar e preservar ao máximo a visão de seus filhos, mas que também buscam uma distração para os pequenos enquanto elas precisam trabalhar e realizar outras atividades da sua rotina pessoal e da casa. Presos nesse dilema, pais e mães acabam recorrendo às telas, mas limitando o tempo de exposição, enquanto outras famílias não acreditam que as telas sejam prejudiciais. Mas o que dizem os especialistas?

Evidências científicas mostram que as crianças que crescem em cidades apresentam maior porcentagem de miopia que as crianças que crescem em áreas rurais. Isso pode estar associado à menor exposição solar, mas também ao maior uso de telas e a vivência em ambientes fechados nas cidades, favorecendo o desenvolvimento não só da miopia, como de olho seco e irritações oculares. As atividades ao ar livre podem levar também a uma melhor qualidade do sono, além de estimularem a coordenação motora, o desenvolvimento corporal, a socialização e a criatividade.
Usar telas por períodos prolongados, sem pausas, reduz a quantidade de piscadas e, consequentemente, a lubrificação dos olhos. Durante partidas de jogos em computadores ou videogames, ou longo período assistindo vídeos ou em redes sociais, a lubrificação insuficiente da superfície ocular pode gerar incômodo, ardor, vermelhidão e lacrimejamento. Já a luz proveniente dos aparelhos, além do rápido movimento e cores produzem estímulos que mantem o cérebro em ação, e, além de ocasionarem problemas visuais, causam estrese, irritabilidade, tontura e dor de cabeça.

A OMS (Organização Mundial de Saúde) e a SBP (Sociedade Brasileira de Pediatria) possuem diretrizes para ajudar os papais a decidirem sobre o uso de telas por seus filhos pequenos. As recomendações são para crianças menores de 4 anos, mas podem ser adaptadas às crianças mais velhas e de acordo às necessidades de cada família e de suas crianças:
• Substituir o uso de aparelhos eletrônicos por brinquedos e atividades que estimulem a criatividade, como inventar histórias, pintura e outros jogos coletivos ou individuais.
• Não usar telas para distrair a criança durante a alimentação, o que prejudica, além da saúde dos olhos, a relação futura da criança com a comida.
• Não utilizar telas próximo ao horário do sono. A luz emitida prejudica a produção de melatonina, além de ser estimulante, atrapalhando a qualidade do sono e o descanso.
• Fazer acompanhamento de rotina com oftalmologista infantil para acompanhar o desenvolvimento dos olhos e da visão.
• Substituir as telas por atividades que movimentem o corpo, desde bebês até crianças mais velhas, para que desenvolvam a coordenação e a consciência corporal.

Contudo, é importante não demonizar o uso de aparelhos eletrônicos. Além de serem parte da rotina, auxiliando nos estudos, no compartilhamento de informação e desenvolvimento pessoal e profissional, eles auxiliam no lazer e entretenimento, tanto nos momentos de interação familiar e com amigos, quanto distraindo as crianças enquanto os pais precisam descansar ou realizar outras tarefas.

Adolescentes e adultos também podem adotar cuidados adequados para a idade e proteger a visão ao usar telas por longos períodos:
• Uso de colírios que imitam a lágrima, evitando o fenômeno do olho seco.
• Pausas durante o uso de equipamento eletrônicos.
• Durante o dia, procurar momentos em que possa “olhar longe”, focalizando objetos que estejam a cerca de, pelo menos, 10 metros de distância.
• Consultas de rotina com o oftalmologista.
• Caminhadas ou outras atividades ao ar livre.
• Reduzir o uso de aparelhos eletrônicos próximo ao horário do sono.
• Controlar o tempo de uso de telas, levando em consideração o tempo do trabalho.

Conclusão: O uso de telas luminosas como celulares, computadores, televisões e telões, tablet e kindle, pode sim trazer prejuízos para a visão, principalmente para olhos em formação, como os de crianças abaixo de 7 anos. Porém, o uso moderado, seguindo os cuidados e dicas do presente artigo, não deve ser demonizado e, a depender das decisões familiares, pode ser até necessário. O acompanhamento do desenvolvimento dos olhos e cuidados com a visão devem ser feitos por um oftalmologista. Agende sua consulta na OIE, clínica especializada em oftalmologia infantil e estrabismo.
Resumo: A coceira nos olhos é um sintoma comum de alergia e não costuma indicar um problema grave, mas, se esse sintoma persistir por dias ou se tornar recorrente, é importante buscar ajuda de um oftalmologista. Assim, é possível identificar a causa da coceira nos olhos, além de evitar machucar os olhos ao coçá-los com grande intensidade.
Alergias são as grandes causadoras de coceira nos olhos e geralmente vem acompanhada de espirros, congestão das vias respiratórias, coriza ou irritações na pele. As principais causas de alergias são poeiras, mofos e outros fungos, pólen ou pelos de animais. Em outros casos, além da coceira, os olhos ficam vermelhos, inchados, lacrimejando, com sensação de queimação ou secos. Esses sintomas podem aparecer também relacionados a outros problemas, como terçol, problemas com lentes de contato, síndrome do olho seco, inflamação no globo ocular ou nas pálpebras, conjuntivite, dermatite, herpes ou, simplesmente, fadiga ocular.
Quando em crise alérgica, a pessoa que já tem diagnóstico de alergia costuma reconhecer rapidamente seus sintomas. A primeira coisa a se fazer é afastar-se do elemento ou ambiente desencadeador da alergia. Usar colírios que imitam a lagrima reduz o desconforto e alivia a irritação. Quando indicado pelo alergista, o uso do antialérgico de costume ajuda nos sintomas da alergia, dentre eles, a coceira nos olhos.
A síndrome do olho seco é um distúrbio crônico que acontece em decorrência da deficiência na produção ou maior evaporação da lágrima. A lágrima lubrifica o globo ocular, e, na redução ou falta dessa lubrificação, os olhos ficam irritados. É aí que surge a coceira, vermelhidão, sensação de queimação, sensibilidade e até visão embaçada. Todos esses são sintomas da síndrome do olho seco.
A ceratoconjuntivite seca (olho seco) é frequente em pessoas idosas devido ao envelhecimento natural do corpo. Outros momentos em que a ceratoconjuntivite seca pode aparecer é na menopausa ou em casos de artrite reumatoide, síndrome de Sjogren, lúpus ou blefarite. Além disso, é frequente em pessoas que utilizam telas por muito tempo ou que trabalham em ambientes secos, com ar-condicionado. Pessoas que fazem uso de anticoncepcionais ou antialérgicos também podem apresentar a síndrome do olho seco.
Para melhorar a lubrificação ocular, é indicado que a pessoa tente piscar mais vezes durante o dia, evitando que os olhos fiquem muito secos. Para o uso frequente de colírios ou lágrimas artificiais, siga as recomendações do seu oftalmologista.
Ao passar muito tempo focando imagens e palavras em telas como celular, tablets, computadores e televisão, os músculos dos olhos fazem esforço em excesso, o que leva à fadiga ocular. A coceira nos olhos é um dos sintomas que aparece no quadro de fadiga ocular. Outros sintomas são astenopia (sensação de peso ou irritação nos olhos), dor de cabeça, aumento progressivo da sensibilidade à luz, além de sintomas sistêmicos, como dificuldade de concentração e cansaço generalizado.
Ao utilizar telas por longos períodos, faça pausas regulares, tentando descansar os olhos em cada uma delas. Experimente olhar para objetos que estejam a cerca de 6 metros distantes de você. Fique 40 segundos olhando para longe a cada 40 minutos. Além disso, o oftalmologista pode prescrever óculos especiais que filtram a luz azul emitida por aparelhos eletrônicos.

O terçol é uma bolinha que surge numa glândula inflamada na pálpebra. Essa inflamação causa coceira, lacrimejamento excessivo, inchaço, vermelhidão e até dor. Cientificamente, o terçol é chamado hordéolo e acontece principalmente devido a infecção por bactéria, seborreia, acne ou blefarite crônica.
Normalmente, o terçol desaparece de 3 a 5 dias após o surgimento da bolinha, sem que seja necessário nenhum tratamento. Compressas mornas podem ajudar a aliviar os sintomas, principalmente o inchaço. Caso haja um agravamento dos sintomas ou não desapareça dentro desse período, deve-se consultar o oftalmologista. Nesses casos, será necessário um tratamento específico com pomadas ou colírios antibióticos ou anti-inflamatórios e apenas o médico oftalmologista poderá indicar o tratamento adequado.
Quando a pálpebra inflama em decorrência de alterações nas glândulas responsáveis por manter a umidade do olho, surgem sintomas como coceira, vermelhidão, crostas em volta do olho, inchaço das pálpebras e lacrimejamento. A inflamação e os sintomas podem aparecer de um dia para o outro, causando muito desconforto.
O tratamento da blefarite deve ser prescrito pelo oftalmologista. Compressas mornas e limpeza adequada ajudam a aliviar os sintomas. Quando a blefarite é recorrente, é possível que seja necessário tratar com antibiótico e anti-inflamatório.
A meibomite é uma inflamação na região da borda das pálpebras. Causa coceira, além de vermelhidão, inchaço e sensação de cisco no olho afetado. As glândulas de Meibônio produzem um óleo que evita a rápida evaporação das lágrimas e, quando inflamadas, geram esse desconforto que pode incomodar bastante.
A meibomite pode trazer ainda mais sintomas em pessoas que usam lentes de contato ou que ficam expostas a ambientes de baixa umidade ou com ar-condicionado. A meibomite acontece também nos quadros de alterações hormonais ou rosácea.
O tratamento deve ser feito com acompanhamento do médico oftalmologista, podendo envolver corticoides, antibióticos e anti-inflamatórios. Compressas mornas nas pálpebras também ajudam a aliviar os sintomas.
O uso de lentes de contato também pode causar coceira nos olhos, principalmente se há um quadro alérgico associado. Nesses casos, a limpeza adequada das lentes é fundamental para que não haja acúmulo de sujeira, o que pode aumentar o risco de contaminação por bactérias, vírus ou fungos, levando ao surgimento de inflamações ou infecções nos olhos. Sintomas como coceira, mas também vermelhidão, olhos secos e formação excessiva de remela podem indicar o problema.
Continuar usando lentes de contato em mau estado pode levar a problemas mais sérios, como úlcera de córnea e inflamação dos olhos.
O tratamento dessas inflamações ou infecções devem ser orientados pelo oftalmologista e variam de acordo com o tipo e gravidade dos achados. A higienização correta das lentes de contato deve ser feita com muita atenção, assim como respeitar os horários de uso e nunca dormir com as lentes. Deve-se interromper o uso das lentes e buscar o oftalmologista assim que surgirem os primeiros sintomas de que algo não vai bem. Quanto mais cedo iniciar o tratamento, maior a chance de sucesso.
Conjuntivite é a inflamação da membrana que reveste os olhos e as pálpebras e pode ser transmitida por vírus, bactérias ou fungos. Coceira, inchaço, dor, vermelhidão e excesso de remela são sintomas que podem indicar que os olhos foram infectados.
A conjuntivite é transmitida de pessoa para pessoa através do contato direto com secreções ou objetos contaminados, mas também pode surgir devido a alergias a ácaro, poeiras, pelos ou pólen.
O tratamento adequado é indicado em consulta oftalmológica, podendo ser desde colírios de lubrificação a pomadas e antibióticos. Para evitar o contágio, é indicado lavar as mãos com frequência e não coçar os olhos. Evite também compartilhar objetos pessoais como óculos e maquiagens.
Herpes ocular é uma infecção causada pelo vírus do herpes tipo 1 e pode atingir tanto um, como os dois olhos. Os sintomas podem ser semelhantes aos da conjuntivite, que foram descritos acima, mas pode se manifestar também com quadros de dor forte e perda visual.
Assim que surgem os primeiros sintomas, deve ser feita a avaliação com o oftalmologista para que o tratamento se inicie o quanto antes para evitar as complicações que podem levar à cegueira. O tratamento pode incluir pomadas e colírios antivirais, corticoides e antibióticos.
A dermatite periocular é um distúrbio dermatológico que causa inflamação da pele ao redor dos olhos ou das pálpebras. Causa coceira, vermelhidão, inchaço e sensação de queimação no olho afetado.
Pode ser causada por alergia a produtos cosméticos, como maquiagens e cremes, mas também por alergia a poeira, ácaro, pelos, pólen ou até alimentos. A dermatite periocular é mais comum em pessoas que já possuem alguma dermatite, seja ela dermatite atópica, dermatite seborreica, rosácea ou psoríase.
Para o tratamento adequado, é necessário identificar a substância que causou a dermatite e suspender seu uso. Compressas frias também ajudam a aliviar o inchaço e a vermelhidão. O oftalmologista pode recomendar o uso de remédios específicos, como anti-inflamatórios e corticoides.
Na clínica OIE (Oftalmologia Infantil e Estrabismo) você encontra equipe especializada para o atendimento oftalmológico tanto de crianças, como de adultos. Agende uma consulta em nossa clínica.
Resumo: Ainda que pareça uma solução impossível, existe sim colírio para evitar a progressão do grau em casos de miopia. Porém, além de não representar cura da miopia, esse tratamento não funciona em qualquer momento da vida. Durante esse artigo, você vai entender o que é miopia e alta miopia, como acontece a progressão de grau, as consequências da alta miopia e conhecer o tratamento com colírio de atropina, indicado apenas para crianças.

Miopia é um problema considerado comum, que atrapalha a visão de longe. Em grande parte da população afetada, não é grave e não apresenta riscos, sendo o uso de óculos corretivos o principal tratamento. A miopia manifesta-se, em média, aos 7 anos de idade, quando o crescimento da criança pode estar acompanhado do alongamento dos olhos, e evolui, comumente, até os 17 anos de idade.
De maneira global, a incidência da miopia entre jovens e crianças vem crescendo substancialmente. Os novos hábitos de vida, em ambientes fechado e o uso intensivo de celulares e tablets, estão sendo relacionados a esse incremento. A explosão global da incidência de miopia e, consequentemente, da miopia patológica ou alta miopia, e de suas complicações, estimulou o avanço de estudos para o desenvolvimento de meios eficazes e seguros para controlar a taxa de progressão da miopia.
A miopia é considerada alta miopia quando o grau chega a -5. A alta miopia está associada ao possível desenvolvimento de condições que ameaçam a visão, como a degeneração macular miópica ou maculopatia miópica, retinosquise, estafiloma posterior, glaucoma, descolamento de retina e catarata. Por essas razões a OMS (Organização Mundial de Saúde) incluiu a miopia no programa Iniciativa Global para a Eliminação da Cegueira Evitável.
A miopia costuma ocorrer entre os 7 e 10 anos de idade, e evolui até, em média, os 17 anos, quando estabiliza. Essa progressão pode levar a graus muito altos, tornando a pessoa dependente dos óculos para realizar qualquer atividade do seu dia a dia. Porém, a maior gravidade da progressão é a associação com doenças oculares graves, que podem aparecer ao longo da vida e ameaçam a saúde dos olhos, podendo levar à perda da visão, como vimos anteriormente neste artigo.
Portanto, é extremamente recomendado que crianças façam exames oftalmológicos de rotina e sejam acompanhadas por um oftalmologista infantil ou oftalmopediatra, mesmo sem queixas sobre a visão. É importante observar que crianças míopes enxergam bem de perto e podem ser excelentes alunos, o que retarda as queixas sobre a visão. Assim, o problema ficará evidente somente quando o grau já estiver elevado, dificultando o controle da progressão de grau através do tratamento com colírio.
O colírio de atropina já faz parte do dia a dia dos consultórios oftalmológicos, mas com um proposito diferente do controle da evolução da miopia. Ele é usado, na proporção 1%, para dilatar a pupila e paralisar momentaneamente o mecanismo de focalização para a realização de exames. O colírio de atropina também é utilizado no tratamento da ambliopia, popularmente conhecida como “olho preguiçoso”.
Estudos comprovaram que a utilização da atropina em diluição 100 vezes menor que a utilizada para exames, ou seja, na concentração 0,01%, não dilata a pupila e nem interfere no mecanismo de focalização, mas pode controlar a progressão da miopia em crianças e adolescentes agindo na diminuição do alongamento ocular (comprimento axial).
O uso da atropina para o tratamento da evolução da miopia iniciou-se há mais de 50 anos e sua eficácia e segurança vem sendo comprovada através de complexos estudos e da redução da taxa anual da progressão de miopia, que diminuiu em mais de 70%.

O tratamento com colírio de atropina age controlando o comprimento axial do olho ainda em crescimento, diminuindo assim a progressão da miopia, porém não tem efeito em um olho desenvolvido e com miopia estabilizada, o que ocorre por volta dos 17 anos. Portanto, esse tratamento não funciona em adultos, sendo indicado para crianças e adolescentes que tenham miopia estabelecida ou fatores de risco para o seu desenvolvimento. O tratamento, após iniciado, pode seguir até a adolescência, quando a miopia comumente estabiliza.
O colírio de atropina retarda a progressão do grau da miopia, porém não reverte essa condição. Seu principal objetivo é diminuir a taxa de progressão do grau, evitando o aparecimento de doenças relacionadas à alta miopia como descolamento de retina, glaucoma e catarata, que podem levar à perda da visão.
O tratamento com atropina deve ser prescrito pelo oftalmologista infantil ou oftalmopediatra. O médico fará a indicação do tratamento exclusivo para a necessidade de cada paciente. O medicamento é formulado em farmácias de manipulação capacitadas para a diluição dos ativos.
Para saber mais sobre tratamentos de miopia e outras doenças que acometem a visão, entre em contato com a clínica OIE (Oftalmologia Infantil e Estrabismo). Agende sua consulta com nossa equipe de oftalmopediatras especialistas tanto em oftalmologia infantil quanto em estrabismo.
A miopia é um erro refrativo que dificulta a visão de longe. Em crianças, o globo ocular ainda está em desenvolvimento, o que pode levar ao alongamento excessivo do olho e, consequentemente, à miopia. Fatores genéticos e ambientais, como o uso excessivo de telas e a falta de atividades ao ar livre, também contribuem para o desenvolvimento da miopia infantil.
Sim, estudos recentes têm demonstrado que o colírio de atropina em baixa dose pode ser eficaz no controle da progressão da miopia em crianças. No entanto, é importante ressaltar que o colírio não cura a miopia, mas sim retarda seu avanço
Acredita-se que o colírio de atropina atue relaxando o músculo ciliar, responsável pela acomodação visual, e estimulando a liberação de dopamina na retina, o que pode inibir o crescimento excessivo do globo ocular
O colírio de atropina em baixa dose é considerado seguro para uso infantil, mas pode causar alguns efeitos colaterais temporários, como dilatação da pupila, sensibilidade à luz e visão turva para perto. É fundamental que o uso do colírio seja acompanhado por um oftalmologista, que irá monitorar a resposta da criança ao tratamento e ajustar a dose, se necessário.
O tratamento geralmente é indicado para crianças com progressão rápida da miopia, geralmente entre 6 e 12 anos. A decisão de iniciar o tratamento deve ser individualizada, levando em consideração a idade da criança, o grau da miopia e a velocidade de progressão
A duração do tratamento varia de acordo com a resposta individual de cada criança, mas geralmente é de 2 a 3 anos. O oftalmologista irá avaliar a necessidade de continuar o tratamento ou interrompê-lo, com base na estabilização da miopia.
Não. Além do colírio de atropina, outras opções de tratamento podem ser consideradas, como o uso de lentes de contato especiais (ortoceratologia) e a adoção de hábitos saudáveis, como aumentar o tempo de atividades ao ar livre e reduzir o uso de telas
Incentivar atividades ao ar livre: A exposição à luz natural ajuda a regular o crescimento do globo ocular.
Limitar o tempo de uso de telas: O uso excessivo de dispositivos eletrônicos pode aumentar o risco de miopia.
Garantir uma boa iluminação para leitura e estudo: A iluminação adequada evita o esforço visual excessivo.
Realizar consultas oftalmológicas regulares: O acompanhamento profissional é fundamental para monitorar a progressão da miopia e ajustar o tratamento, se necessário.
Consulte um oftalmologista: O profissional poderá fornecer informações personalizadas e indicar o melhor tratamento para cada caso

Resumo: Os cuidados com os olhos e com a boa visão devem ser iniciados já nos primeiros meses de vida. Entenda o que é o estrabismo, quais seus tipos, quando ocorre, e suas principais causas. Saiba também como é diagnosticado, quais suas consequências e tratamentos mais eficazes, além de quando deve-se procurar ajuda especializada.
Estrabismo é um distúrbio que altera o alinhamento dos olhos fazendo com que cada olho aponte para uma direção diferente, e assim comprometendo o paralelismo entre os olhos. Esse distúrbio pode aparecer em qualquer fase da vida, desde bebês pequenos até idosos, e por diferentes razões. É importante realizar uma consulta com o oftalmologista especialista em estrabismo quando:
Lembre-se: o estrabismo ocorre em cerca de 3% das crianças, e que se o tratamento não for precoce, pode haver alguma perda de visão.
O estrabismo pode ser classificado em esotropia ou convergente, quando um ou os dois olhos apontam para dentro (para o nariz); exotropia ou divergente, quando um ou ambos os olhos se deslocam para fora e em hipertropia ou vertical, quando um ou os dois olhos apontam para cima ou para baixo.
É importante observar que esses desvios podem ser monoculares, quando ocorrem sempre no mesmo olho, ou alternantes, quando aparecem ora em um, ora em outro olho. Os desvios alternantes são relativamente mais funcionais que os monoculares pois a acuidade visual pode ser semelhante em ambos os olhos, já nos monoculares um olho apresenta visão normal e o outro (com desvio) pode apresentar perda progressiva da visão.
Há ainda os desvios intermitentes, quando ocorrem de vez em quando ou latentes, quando o olho fica desalinhado apenas em algumas situações. É frequente perceber o desalinhamento dos olhos principalmente em fotografias. Nos desvios latentes o alinhamento é corrigido pelo cérebro, mantendo um aparente alinhamento e permitindo a fusão das imagens que chegam ao sistema nervoso central, partindo de cada um dos olhos. Esses tipos de estrabismo podem não causar sintomas e passar despercebidos, sendo diagnosticados apenas pelo oftalmologista especialista em estrabismo.
Há ainda a classificação relativa ao ângulo do desvio. É chamado concomitante quando o ângulo de desvio é constante em todas as direções ou paralítico, caso o ângulo seja variável conforme a direção do olhar.
O estrabismo pode aparecer em qualquer fase da vida, desde bebês até idosos, mas vale ressaltar que, até completar 3 meses o bebê ainda está aprendendo a controlar o movimento dos olhos. Essa falta de controle não caracteriza disfunção ou estrabismo.

Nervos cranianos conectados ao sistema nervoso central são os responsáveis por controlar os seis músculos que comandam o movimento de cada um dos olhos. A ação equilibrada e sincronizada desses músculos garante que os olhos permaneçam alinhados.
Entretanto, alguns fatores podem comprometer o funcionamento normal de um ou mais dos integrantes desse sistema, como por exemplo:
Os sintomas do estrabismo não são iguais em todas as idades. Quando a alteração se manifesta nos primeiros anos de vida, ainda não há referência ao principal sintoma, que é a diplopia (visão dupla). As crianças desenvolvem um mecanismo de supressão e apagam a imagem formada pelo olho que sofreu o desvio. Esse mecanismo tem uma grave consequência, que é o não desenvolvimento da região do cérebro responsável pela visão desse olho e, por isso, pode levar a perda visual irreversível. Esse problema é chamado de ambliopia e é frequente em crianças que não foram submetidas a exames de visão de rotina com oftalmologistas infantis (oftalmopediatras) ou oftalmologistas especialistas em estrabismo. Outro sintoma observado em crianças é a postura anômala, movimentação corporal descoordenada, e apertar ou cobrir um dos olhos.
O estrabismo infantil está relacionado à falta de controle muscular, e não com a força muscular.
Diferente das crianças menores, a diplopia é uma queixa frequente em crianças maiores e adultos. Pode ser acompanhada de dor de cabeça, torcicolo e uma inclinação característica da cabeça que a pessoa estrábica faz na tentativa de enxergar melhor.
Quando a pessoa busca o oftalmologista, um dos testes fundamentais que é realizado é o teste do reflexo de luz na córnea. Ele avalia se o foco de luz está centralizado nas duas córneas e é essencial para diagnosticar o estrabismo. Outros exames também são necessários, como os de acuidade visual, de fundo de olho, de oclusão e movimento ocular. Já para avaliar o tamanho do desvio é realizado o covertest. Todos eles são úteis para avaliar a saúde normal dos olhos ou para a confirmação do diagnóstico de estrabismo, além de verificar se o aparente desvio não está sendo provocado por um falso estrabismo. Isso pode acontecer quando há uma alteração anatômica frequente causada pela base do nariz mais larga associada a uma prega de pele que recobre a parte branca dos olhos (esclera), dando a falsa impressão de estrabismo, quando, de fato, os olhos estão bem alinhados.
Na grande maioria dos casos adequadamente tratados, o estrabismo tem cura.
A pergunta “estrabismo tem cura?” é frequente nos consultórios de oftalmologia. A resposta, no entanto, não é tão simples quanto um “sim” ou “não”. O estrabismo pode ser tratado e, em muitos casos, corrigido com sucesso, mas a definição de “cura” depende do tipo e da gravidade do estrabismo, da idade do paciente e da resposta ao tratamento.
Em crianças pequenas, com diagnóstico e tratamento precoces, as chances de correção completa do desalinhamento ocular e recuperação da visão binocular são maiores. O tratamento pode envolver o uso de óculos, tampão ocular, toxina botulínica ou cirurgia de estrabismo. Em alguns casos, a combinação de diferentes abordagens terapêuticas é necessária.
Já em adultos, o tratamento do estrabismo visa principalmente melhorar o alinhamento ocular e reduzir os sintomas, como a visão dupla. A “cura” completa, no sentido de restaurar a visão binocular perfeita, pode ser mais difícil de alcançar em adultos, dependendo da causa e da duração do estrabismo.
É importante destacar que o estrabismo não desaparece sozinho. Ignorar o problema pode levar a complicações como ambliopia (olho preguiçoso) e perda permanente de visão. Por isso, o diagnóstico e o tratamento precoces são fundamentais.
O estrabismo, embora frequentemente associado à infância, também pode afetar adultos. Ele pode persistir desde a infância, surgir como consequência de uma condição preexistente ou ser adquirido devido a outras doenças ou lesões. A manifestação mais comum do estrabismo em adultos é a visão dupla (diplopia), um sintoma que impacta significativamente a qualidade de vida, afetando a leitura, a condução e outras atividades diárias.
O primeiro passo do tratamento é corrigir as causas que possam estar contribuindo para o aparecimento do desvio. Os resultados aparecerão mais rapidamente se o tratamento for iniciado precocemente. Portanto, procurar o oftalmologista infantil, oftalmopediatra ou especialista em estrabismo assim que perceber anormalidades pode garantir melhores resultados. Com o objetivo de corrigir os problemas visuais, são aplicadas medidas terapêuticas como a aplicação de colírios, uso de óculos, exercícios para o fortalecimento dos músculos oculares, uso de tampões para estimular o olho com deficiência e aplicação de medicação nos músculos oculares, como a toxina botulínica.
Quando o desvio se mantém mesmo após o tratamento das causas, a correção pode ser feita através da cirurgia de estrabismo. O tamanho do desvio é determinante para o médico avaliar se será necessário operar os músculos de um ou ambos os olhos. Em alguns casos, é indicada a aplicação de toxina botulínica (botox) como alternativa ao procedimento cirúrgico.
Como qualquer cirurgia, a cirurgia de estrabismo tem riscos. O principal deles é o estrabismo residual, quando, após a cirurgia, o olho apresenta algum desvio.
De forma geral, as taxas de sucesso da cirurgia são altas. Oftalmologistas especialistas em cirurgia de estrabismo são os profissionais qualificados para realizar esse tipo de procedimento.
O diagnóstico é feito por um oftalmologista através de um exame oftalmológico completo, que inclui: Teste do reflexo corneano (teste do olhinho), Teste de cobertura, Teste de Hirschberg, Avaliação da acuidade visual, Exame de fundo de olho,
Tampão ocular, Toxina botulínica, Cirurgia de estrabismo, Terapia visual (ortóptica), Prismas
Sim, a cirurgia é geralmente segura, mas como qualquer procedimento cirúrgico, envolve riscos potenciais, como infecção, sangramento e visão dupla persistente. Complicações graves são raras.
Em alguns casos, o estrabismo pode retornar após a cirurgia, especialmente se o desalinhamento for muito grande ou se houver alguma condição médica subjacente
Sim, o estrabismo pode causar constrangimento e afetar a autoestima, principalmente em crianças maiores. O tratamento pode ajudar a melhorar a aparência e a confiança da criança.
Se você notar qualquer sinal de estrabismo em seu filho, como desalinhamento dos olhos, inclinação da cabeça para enxergar ou visão dupla, procure um oftalmologista o mais breve possível. A detecção e o tratamento precoces são essenciais para o melhor resultado visual.
Dra Iara Debert atende na Clinica OIE.
Acessibilidade em São Paulo cirurgia de estrabismo Crianças com Deficiência Visual estrabismo estrabismo infantil Lazer Inclusivo miopia Museus Acessíveis em SP Oftalmologista Infantil São Paulo vesguice visão infantil