O Enigma da Pálpebra que Pulsa: Desvendando a Mioclonia Palpebral
Olá, leitores. Como oftalmologista, uma das queixas mais comuns que ouço em meu consultório não envolve perda de visão, óculos ou doenças complexas, mas sim
Neste portal você encontrará, informações sobre causas, consequências e tratamentos. Relacionado a saúde ocular. Todo feitos por um referência nacional em oftalmologia infantil e estrabismo.
A oftalmologista infantil Dra. Iara Debert

Olá, leitores. Como oftalmologista, uma das queixas mais comuns que ouço em meu consultório não envolve perda de visão, óculos ou doenças complexas, mas sim
Iara DebertOftalmologia Pediátrica e EstrabismoJulho de 2025 Introdução O estrabismo infantil afeta cerca de 2 a 5% das crianças globalmente e, se não tratado precocemente,
Iara DebertEspecialidade: Oftalmologia Pediátrica e Estrabismo Introdução O estrabismo infantil é uma condição que, se não tratada adequadamente, pode levar a problevisuais permanentes, como ambliopia
Olá, leitores. Como oftalmologista, uma das queixas mais comuns que ouço em meu consultório não envolve perda de visão, óculos ou doenças complexas, mas sim
Iara DebertOftalmologia Pediátrica e EstrabismoJulho de 2025 Introdução O estrabismo infantil afeta cerca de 2 a 5% das crianças globalmente e, se não tratado precocemente,
Iara DebertEspecialidade: Oftalmologia Pediátrica e Estrabismo Introdução O estrabismo infantil é uma condição que, se não tratada adequadamente, pode levar a problevisuais permanentes, como ambliopia
Cuidar da visão das crianças é essencial para garantir um desenvolvimento saudável e pleno. A visão desempenha um papel crucial no aprendizado, na coordenação motora,
Olá, leitores. Como oftalmologista, uma das queixas mais comuns que ouço em meu consultório não envolve perda de visão, óculos ou doenças complexas, mas sim uma sensação peculiar e, por vezes, irritante: o tremor da pálpebra. Muitas pessoas chegam preocupadas, perguntando se é um sinal de algo grave. E é exatamente sobre esse fenômeno, conhecido na medicina como mioclonia palpebral, que quero falar hoje.
É uma experiência quase universal. Aquele “tic” súbito, involuntário e repetitivo, geralmente na pálpebra superior, que parece ter vida própria. Ele pode durar alguns segundos, minutos, ou até mesmo algumas horas, e então desaparece tão misteriosamente quanto surgiu. Embora seja uma situação incômoda e que pode causar ansiedade, quero tranquilizá-los: na vasta maioria dos casos, a mioclonia palpebral é benigna e inofensiva.
Mas o que realmente causa essa “dança” involuntária do nosso músculo orbicular (o músculo circular que controla o movimento das pálpebras)? Vamos aprofundar nas causas mais comuns e nas evidências científicas que as sustentam.
A mioclonia palpebral é, em essência, uma contração muscular involuntária e isolada. Pense nela como um pequeno espasmo. A boa notícia é que, na grande maioria das vezes, ela está diretamente relacionada ao nosso estilo de vida e ao estado do nosso sistema nervoso central. A ciência moderna e a prática clínica têm correlacionado esse fenômeno a alguns fatores-chave:
Do ponto de vista científico, a mioclonia palpebral é classificada como um tipo de mioclonia focal benigna. O que isso significa? “Benigna” indica que não está associada a doenças neurológicas progressivas. “Focal” significa que ocorre em uma área específica do corpo. A pesquisa neurológica e oftalmológica aponta que o tremor é uma resposta exagerada do músculo orbicular do olho a pequenos estímulos ou desequilíbrios, não um sinal de falha neurológica grave.
A atividade elétrica anormal, mas não patológica, nos nervos que inervam a pálpebra é o que causa a contração. É como se o sistema nervoso estivesse “ligado demais”, enviando sinais erráticos para o músculo. A boa notícia é que, na grande maioria dos casos, o sistema se autorregula em pouco tempo.
Como oftalmologista, eu defendo que a maioria dos casos de mioclonia palpebral pode ser resolvida com mudanças simples no estilo de vida. No entanto, é crucial saber a diferença entre um tremor benigno e algo que pode exigir atenção médica.
Você deve procurar um oftalmologista ou neurologista se o tremor:
Em meu consultório, a primeira medida é sempre descartar causas mais sérias. Se a pálpebra “pula” de forma isolada, sem afetar outros músculos ou funções, a probabilidade de ser algo benigno é altíssima.
O tratamento para a mioclonia palpebral benigna raramente envolve medicamentos. A abordagem mais eficaz é focada na prevenção e no gerenciamento dos gatilhos.
Em resumo, a mioclonia palpebral é a maneira do seu corpo dizer: “diminua o ritmo”. É um lembrete sutil, mas eficaz, de que precisamos cuidar da nossa saúde física e mental.
Apesar de ser um sintoma pequeno, o tremor da pálpebra carrega uma grande lição sobre a interconexão entre o corpo e a mente. Na maioria dos casos, não se trata de uma doença, mas de uma resposta direta aos desafios do mundo moderno: estresse, falta de sono e excesso de estímulos.
A minha mensagem final para você é de tranquilidade e proatividade. Não se desespere com o tremor, mas use-o como um sinal para reavaliar sua rotina e, se necessário, procurar a orientação de um profissional de saúde. Seu corpo é sábio e, às vezes, a pálpebra que pulsa é apenas um lembrete para que você pare e cuide de si mesmo.
Iara Debert
Oftalmologia Pediátrica e Estrabismo
Julho de 2025
O estrabismo infantil afeta cerca de 2 a 5% das crianças globalmente e, se não tratado precocemente, pode levar a ambliopia (“olho preguiçoso”) e perda permanente da visão binocular. Em 2025, a Inteligência Artificial (IA) revoluciona o diagnóstico precoce, permitindo triagem acessível e rápida, mesmo em regiões remotas.
Este artigo explora:
✅ Como a IA está sendo aplicada no diagnóstico do estrabismo
✅ Vantagens em relação aos métodos tradicionais
✅ Limitações e desafios éticos
✅ O futuro da oftalmologia pediátrica com a IA
Problemas:
A IA utiliza:
🔹 Algoritmos de deep learning treinados em milhares de imagens oculares.
🔹 Análise de vídeos e fotos enviados por pais via apps (ex.: tele-oftalmologia).
🔹 Detecção automatizada de desvios (ângulo de estrabismo em graus).
Exemplo de ferramentas em 2025:
❌ Dependência de banco de dados: Algoritmos precisam de diversidade étnica e de idade.
❌ Falsos positivos: Luz inadequada ou posicionamento errado da câmera geram erros.
P: A IA pode substituir o cover-test?
R: Não completamente. A IA é uma ferramenta auxiliar, mas o exame clínico permanece essencial.
P: Como validar um sistema de IA para estrabismo?
R: Busque certificações da ANVISA/FDA e estudos publicados em revistas especializadas.
P: Um app pode diagnosticar estrabismo sozinho?
R: Não. Ele apenas sinaliza riscos—sempre consulte um oftalmopediatra.
P: Qual a melhor idade para triagem?
R: Idealmente entre 6 meses e 3 anos, fase crítica para prevenção da ambliopia.
A IA em 2025 já é uma aliada indispensável no diagnóstico precoce do estrabismo infantil, mas não elimina a necessidade do oftalmologista. Seus maiores benefícios são:
✔ Democratização do acesso à triagem.
✔ Maior precisão em casos sutis.
✔ Redução de custos a longo prazo.
Recomendação final:
Iara Debert
Especialidade: Oftalmologia Pediátrica e Estrabismo
O estrabismo infantil é uma condição que, se não tratada adequadamente, pode levar a problevisuais permanentes, como ambliopia e perda da visão binocular. Embora a cirurgia seja uma opção em casos graves, terapias não-cirúrgicas estão evoluindo rapidamente, oferecendo alternativas menos invasivas e altamente eficazes.
Em 2025, novas tecnologias e abordagens estão revolucionando o tratamento conservador do estrabismo. Este artigo aborda:
✅ Novas opções farmacológicas (como colírios avançados)
✅ Óculos inteligentes e lentes prismáticas dinâmicas
✅ Aplicativos e terapia visual digital
✅ Indicações e limitações de cada método
Limitações:
Avanços recentes incluem:
🔹 Toxina botulínica em formulações prolongadas (reduzindo aplicações repetidas).
🔹 Lentes prismáticas eletrônicas (ajustáveis conforme o desvio).
🔹 Terapia visual por realidade aumentada (gamificação para engajar crianças).
Exemplos de tecnologias em uso:
✔ Menos invasivas que a cirurgia.
✔ Personalizáveis conforme a resposta da criança.
✔ Acessíveis via telemedicina (em alguns casos).
❌ Custo elevado de algumas tecnologias (ex.: óculos inteligentes).
❌ Necessidade de mais estudos em longo prazo.
❌ Disponibilidade limitada em países em desenvolvimento.
P: Quando indicar toxina botulínica em vez de cirurgia?
R: Em crianças menores (2-5 anos) com desvios pequenos e dinâmicos.
P: Apps de terapia visual são eficazes?
R: Sim, mas devem ser combinados com acompanhamento profissional.
P: Meu filho pode usar apenas óculos para corrigir estrabismo?
R: Depende do tipo. Estrabismos acomodativos respondem bem, outros podem precisar de mais terapias.
P: A toxina botulínica é segura para crianças?
R: Sim, mas deve ser aplicada por especialista experiente.
As terapias não-cirúrgicas em 2025 são mais eficazes e diversificadas do que nunca. Embora a cirurgia ainda seja necessária em alguns casos, as novas opções permitem:
✔ Tratamentos menos invasivos.
✔ Melhor qualidade de vida para as crianças.
✔ Alternativas personalizadas.
Recomendações finais:
A visão é uma das nossas janelas mais preciosas para o mundo, especialmente durante a infância, uma fase de descobertas e aprendizado intenso. No entanto, algumas condições oculares podem surgir cedo e, se não identificadas e tratadas adequadamente, podem impactar o desenvolvimento visual e a qualidade de vida da criança. O astigmatismo infantil é uma dessas condições, mais comum do que muitos pais imaginam.
Observar seu filho fazendo um esforço extra para focar, seja apertando os olhinhos para ver a lousa ou aproximando demais o rosto de livros e telas, ou mesmo queixas frequentes de dor de cabeça, podem ser sinais de alerta. Nesses momentos, a preocupação é natural, e a busca por um especialista se torna fundamental. A Dra. Iara Debert, referência nacional em oftalmologia infantil e estrabismo, destaca a importância do diagnóstico precoce e do acompanhamento especializado para garantir que as crianças com astigmatismo possam desfrutar de uma visão nítida e de um desenvolvimento pleno.
Este guia completo, elaborado com a expertise da Dra. Iara Debert, tem como objetivo esclarecer as principais dúvidas dos pais sobre o astigmatismo em crianças, desde o seu conceito básico até as formas de tratamento e acompanhamento.
O que é o Astigmatismo Infantil?
Para entendermos o astigmatismo, é útil primeiro compreender como funciona a visão normal. Quando os raios de luz entram em um olho saudável, eles passam por duas estruturas principais responsáveis pela refração (a capacidade de “dobrar” a luz): a córnea (a superfície transparente na frente do olho) e o cristalino (uma lente interna). Essas estruturas trabalham em conjunto para focar a luz em um único ponto sobre a retina, que fica no fundo do olho. A retina, por sua vez, converte essa luz em sinais elétricos que são enviados ao cérebro através do nervo óptico, permitindo-nos enxergar as imagens com clareza.
A Diferença no Olho com Astigmatismo: Múltiplos Pontos Focais
No caso do astigmatismo, essa focalização precisa da luz não acontece de maneira ideal. “No olho com astigmatismo, a córnea ou, menos frequentemente, o cristalino, apresenta uma curvatura assimétrica, mais ovalada, como uma bola de rúgbi, em vez de ser perfeitamente esférica como uma bola de futebol”, explica a Dra. Iara Debert. Essa irregularidade faz com que os raios de luz não se concentrem em um único ponto na retina, mas sim em múltiplos pontos, seja antes, depois ou em ambos os eixos da retina. O resultado é uma visão distorcida ou embaçada, tanto para perto quanto para longe.
É Comum Crianças Terem Astigmatismo?
Muitos pais se surpreendem e se preocupam ao receber o diagnóstico de astigmatismo para seus filhos. No entanto, a Dra. Iara Debert tranquiliza: “O astigmatismo é um erro refrativo bastante comum na infância. Estima-se que uma porcentagem significativa de crianças apresente algum grau de astigmatismo”. Em muitos casos, graus leves podem nem sequer causar sintomas perceptíveis ou requerer correção imediata, mas o acompanhamento oftalmológico é crucial para monitorar qualquer progressão.
Quais são as Causas do Astigmatismo em Crianças?
Uma das perguntas mais frequentes dos pais no consultório da Dra. Iara Debert é sobre a origem do astigmatismo infantil.
O Fator Genético: A Principal Influência
Na grande maioria dos casos, o astigmatismo tem uma forte ligação com a hereditariedade. “Se um ou ambos os pais têm astigmatismo, há uma probabilidade consideravelmente maior de que seus filhos também desenvolvam a condição”, afirma a Dra. Iara Debert. Isso significa que a forma irregular da córnea ou do cristalino é, frequentemente, uma característica herdada, presente desde o nascimento ou desenvolvendo-se nos primeiros anos de vida.
Outras Possíveis Causas Menos Comuns
Embora a genética seja o fator predominante, existem outras situações, menos frequentes, que podem levar ao desenvolvimento ou piora do astigmatismo em crianças:
É importante ressaltar que o uso excessivo de telas de computador, tablets ou smartphones, embora possa causar fadiga ocular e outros desconfortos, não é uma causa direta da forma irregular da córnea que caracteriza o astigmatismo. Contudo, pode exacerbar os sintomas em uma criança que já possui a condição.
Tipos de Astigmatismo Infantil
O astigmatismo pode ser classificado de algumas formas, e entender essas classificações pode ajudar os pais a compreenderem melhor o diagnóstico de seus filhos.

Astigmatismo Regular vs. Irregular
Astigmatismo e sua Relação com Outros Erros Refrativos
Frequentemente, o astigmatismo não aparece isoladamente, podendo estar associado a outros erros refrativos, como a miopia (dificuldade para enxergar de longe) ou a hipermetropia (dificuldade para enxergar de perto, embora em crianças possa se manifestar de forma diferente devido à sua grande capacidade de acomodação).
“A identificação precisa do tipo e da combinação de erros refrativos é essencial para prescrever a correção óptica mais adequada para cada criança”, salienta a Dra. Iara Debert.
Sinais e Sintomas: Como Identificar o Astigmatismo no Seu Filho?
As crianças, especialmente as mais novas, nem sempre conseguem verbalizar claramente que não estão enxergando bem. Muitas vezes, elas acreditam que a forma como veem o mundo é a “normal”, pois não têm um parâmetro de comparação. Por isso, a observação atenta dos pais e educadores é fundamental.
A Dra. Iara Debert lista alguns sinais e sintomas que podem indicar a presença de astigmatismo ou outros problemas de visão em crianças:
Sintomas Visuais Comuns:
Comportamentos que Podem Indicar um Problema:
Queixas Frequentes das Crianças (quando conseguem expressar):
Tabela de Sinais de Alerta do Astigmatismo Infantil:
| Categoria do Sinal | Exemplos de Sinais de Alerta |
| Queixas Visuais | Visão embaçada/distorcida, dificuldade com letras, sensibilidade à luz |
| Comportamentos | Apertar os olhos, inclinar a cabeça, aproximar-se de objetos, esfregar os olhos |
| Queixas Físicas | Dores de cabeça frequentes, cansaço visual, tontura |
| Desempenho/Interesse | Dificuldade escolar, falta de interesse em leitura/jogos visuais |
“É crucial que os pais estejam atentos a esses sinais. Mesmo que a criança não reclame, mudanças de comportamento ou dificuldades no aprendizado podem ser o primeiro indício de que algo não vai bem com sua visão”, aconselha a Dra. Iara Debert.
A Importância do Diagnóstico Precoce com a Dra. Iara Debert
Diagnosticar o astigmatismo precocemente é a chave para um tratamento eficaz e para evitar complicações futuras que podem afetar o desenvolvimento visual da criança.
Quando Levar a Criança ao Oftalmologista Pediátrico?
A Dra. Iara Debert recomenda um calendário de acompanhamento oftalmológico para as crianças:
Como é Feito o Diagnóstico do Astigmatismo Infantil?
O diagnóstico do astigmatismo é realizado através de um exame oftalmológico completo, que é adaptado para a idade e a capacidade de colaboração da criança. A Dra. Iara Debert utiliza uma combinação de testes:
Anamnese: Conversa detalhada com os pais sobre o histórico de saúde da criança, histórico familiar de problemas oculares, queixas e observações.

As Consequências do Astigmatismo Não Tratado
Se o astigmatismo significativo não for diagnosticado e corrigido precocemente, pode levar a algumas complicações:
Tratamentos para o Astigmatismo Infantil: Abordagens da Dra. Iara Debert
O objetivo do tratamento do astigmatismo em crianças é proporcionar uma visão nítida, aliviar os sintomas e prevenir complicações como a ambliopia, permitindo um desenvolvimento visual saudável. A Dra. Iara Debert define a melhor abordagem de tratamento caso a caso, considerando a idade da criança, o grau do astigmatismo, a presença de outros erros refrativos e o impacto na qualidade de vida.
Óculos de Grau: A Solução Mais Comum e Segura
Para a maioria das crianças com astigmatismo que necessitam de correção, os óculos são a primeira escolha de tratamento.
* Eficácia: As lentes dos óculos são especialmente desenhadas (lentes cilíndricas ou tóricas) para compensar a curvatura irregular da córnea ou do cristalino, permitindo que a luz foque corretamente na retina.
Lentes de Contato: Uma Opção para Crianças Maiores e Adolescentes
As lentes de contato (geralmente gelatinosas tóricas) também podem corrigir o astigmatismo e podem ser uma opção em algumas situações:
Cirurgia Refrativa: Considerações para o Futuro
A cirurgia refrativa (como o LASIK ou PRK) é um procedimento que remodela a córnea para corrigir o astigmatismo e outros erros refrativos.
O Astigmatismo Infantil tem “Cura”?
É importante esclarecer que o astigmatismo, sendo uma característica da forma do olho, não tem “cura” no sentido de desaparecer espontaneamente ou com tratamentos não cirúrgicos. No entanto, ele é perfeitamente “controlável” ou “corrigível” com o uso de óculos, lentes de contato ou, futuramente, cirurgia refrativa. O objetivo do tratamento é neutralizar o erro de foco e permitir uma visão clara.
Tabela de Resumo das Opções de Tratamento:
| Opção de Tratamento | Idade Típica de Indicação | Vantagens Principais | Considerações Importantes |
| Óculos de Grau | Todas as idades | Seguro, eficaz, fácil de usar, prático para crianças | Adaptação inicial, escolha adequada da armação |
| Lentes de Contato | Crianças maiores/Adolescentes | Campo visual amplo, estética, bom para esportes | Requer maturidade para manuseio e higiene, risco de infecção |
| Cirurgia Refrativa | Após 18-21 anos (estabilizado) | Correção potencialmente definitiva do grau | Não indicada para crianças, riscos cirúrgicos, custo |
Adaptação e Acompanhamento
Após o diagnóstico e a prescrição do tratamento, o processo de adaptação e o acompanhamento regular com a Dra. Iara Debert são cruciais para o sucesso a longo prazo.
A Adaptação aos Óculos
A adaptação aos primeiros óculos, ou a uma nova prescrição, pode levar um tempinho. É normal que a criança estranhe a sensação da armação no rosto ou a nova forma de ver o mundo.
Acompanhamento Regular com a Dra. Iara Debert: Por que é Crucial?
O grau do astigmatismo e de outros erros refrativos pode mudar à medida que a criança cresce. Por isso, as consultas de acompanhamento são essenciais.
Em que Idade o Astigmatismo Costuma Estabilizar?
O grau do astigmatismo pode flutuar durante a infância e adolescência. Geralmente, tende a apresentar maior estabilidade no final da adolescência ou início da idade adulta, por volta dos 18 a 21 anos. É por isso que a cirurgia refrativa só costuma ser indicada após essa fase. Antes disso, as consultas anuais com a Dra. Iara Debert são recomendadas para verificar se houve mudança no grau e necessidade de atualizar a prescrição dos óculos ou lentes.
Mitos e Verdades sobre o Astigmatismo Infantil
Existem muitas informações circulando sobre problemas de visão, e é importante separar os mitos das verdades. A Dra. Iara Debert esclarece alguns pontos:
Dicas da Dra. Iara Debert para a Saúde Ocular Infantil
Além do acompanhamento específico para o astigmatismo, a Dra. Iara Debert reforça a importância de cuidados gerais com a saúde ocular das crianças:
Alimentação Saudável: Uma dieta rica em frutas, vegetais (especialmente os de folhas verdes e os coloridos) e peixes (ricos em ômega-3) contribui para a saúde dos olhos.
Conclusão: O Papel Fundamental dos Pais e do Especialista
O astigmatismo infantil é uma condição comum, mas que exige atenção e cuidado. Identificar os sinais precocemente, buscar a orientação de um oftalmologista pediátrico experiente como a Dra. Iara Debert, e seguir o tratamento e acompanhamento recomendados são passos fundamentais para garantir que a criança desenvolva todo o seu potencial visual.
Lembre-se, pais e responsáveis são os primeiros observadores da saúde de seus filhos. Ao notar qualquer alteração no comportamento visual ou queixas relacionadas à visão, não hesite em procurar a Dra. Iara Debert. Com o suporte adequado, crianças com astigmatismo podem enxergar o mundo com clareza, participando ativamente de todas as fases do seu desenvolvimento com saúde e bem-estar.
Por Dra. Iara Debert, Oftalmologista Especialista em Estrabismo
O falso estrabismo (pseudoestrabismo) é uma condição comum que gera preocupação desnecessária em muitos adultos. Diferente do estrabismo verdadeiro – onde há desalinhamento real dos olhos –, essa variação é apenas aparente, causada por características anatômicas faciais.
Neste artigo, exploraremos:
✔ As causas e diferenças entre falso e verdadeiro estrabismo
✔ O impacto psicossocial em adultos
✔ Métodos de diagnóstico e quando procurar ajuda
✔ Estratégias para melhorar a autoestima e qualidade de vida
O pseudoestrabismo ocorre quando os olhos parecem desalinhados, mas exames comprovam que estão normais. Isso acontece devido a:
| Causa | Efeito Visual |
|---|---|
| Epicanto (dobra de pele no canto interno) | Olhos parecem virados para dentro (pseudoesotropia) |
| Ponte nasal larga/aplanada | Ilusão de desvio convergente |
| Hipertelorismo (olhos muito separados) | Aparece como exotropia |
| Assimetria facial | Um olho parece mais alto/baixo |
Diferente do estrabismo real:
Somente um oftalmologista especializado em motilidade ocular pode confirmar o diagnóstico. Os exames incluem:

Pacientes com pseudoestrabismo frequentemente relatam:
✔ Consulta oftalmológica para descartar problemas reais
✔ Terapia cognitivo-comportamental (TCC) para autoaceitação
✔ Truques visuais:
Depoimento Real
“Depois que entendi que era apenas uma ilusão óptica, parei de gastar com tratamentos inúteis. Aprendi a me aceitar.” – Carlos, 34 anos
| Aspecto | Crianças | Adultos |
|---|---|---|
| Causa principal | Anatomia facial imatura | Envelhecimento/flacidez |
| Preocupação | Dos pais | Própria autoimagem |
| Solução | Observação (melhora com crescimento) | Apoio emocional + opções estéticas |
❌ “Exercícios oculares corrigem” → Só funcionam em estrabismo verdadeiro
✅ “Óculos podem disfarçar” → Armações estratégicas ajudam
❌ “Piora com a idade” → Apenas mudanças anatômicas normais
Marque consulta se:
🔹 Desconforto persistente com a aparência
🔹 Sintomas novos como visão dupla ou dor
🔹 Histórico familiar de estrabismo verdadeiro
O falso estrabismo é uma condição inofensiva, mas que pode afetar a qualidade de vida. O diagnóstico correto evita tratamentos desnecessários, enquanto suporte emocional ajuda na autoaceitação.
Próximos Passos:
Dra. Iara Debert

Olá! Sou a Dra. Iara Debert, oftalmologista com foco em oftalmologia infantil e estrabismo, atuando em São Paulo. Neste artigo, embarcaremos em uma jornada detalhada pelo universo do estrabismo, abordando desde os fundamentos até as opções de tratamento mais modernas, sempre com o objetivo de fornecer informações claras e embasadas para pais, pacientes e todos aqueles que buscam compreender e cuidar da saúde visual.
Com vasta experiência em estrabismo em crianças e adultos, meu compromisso é oferecer o melhor cuidado, utilizando as mais recentes tecnologias e técnicas disponíveis. A saúde dos seus olhos é prioridade, e este artigo visa ser um guia completo sobre o tema.
O estrabismo, também conhecido como “olho torto”, é uma condição em que os olhos não estão alinhados corretamente. Em vez de trabalharem em sincronia para focar no mesmo ponto, um ou ambos os olhos se desviam. Esse desvio pode ser constante ou intermitente e pode se manifestar de diversas formas:
As causas do estrabismo são diversas e podem envolver fatores genéticos, problemas neurológicos, lesões oculares ou outras condições de saúde. Em crianças, o estrabismo pode ser causado por:
Em adultos, o estrabismo pode ser uma condição persistente da infância ou pode se desenvolver devido a:
O diagnóstico do estrabismo envolve uma avaliação oftalmológica completa, que pode incluir:
O diagnóstico precoce é fundamental, especialmente em crianças, pois o estrabismo não tratado pode levar à ambliopia (perda da visão em um dos olhos).
O tratamento para estrabismo varia dependendo da causa, do tipo de desvio e da idade do paciente. Os objetivos do tratamento são:
A cirurgia de estrabismo é geralmente realizada sob anestesia geral e envolve o ajuste dos músculos extraoculares. O cirurgião pode:
A cirurgia é geralmente um procedimento ambulatorial, o que significa que o paciente pode ir para casa no mesmo dia. A recuperação é geralmente rápida, com poucos dias de desconforto.
Após a cirurgia de estrabismo, é importante seguir as orientações do oftalmologista, que podem incluir:
A oftalmologia infantil é uma área especializada da oftalmologia que se dedica à saúde visual das crianças, desde o nascimento até a adolescência. É fundamental que as crianças passem por exames oftalmológicos regulares para detectar e tratar problemas de visão precocemente.
A visão desempenha um papel crucial no desenvolvimento infantil. Uma boa visão é essencial para:
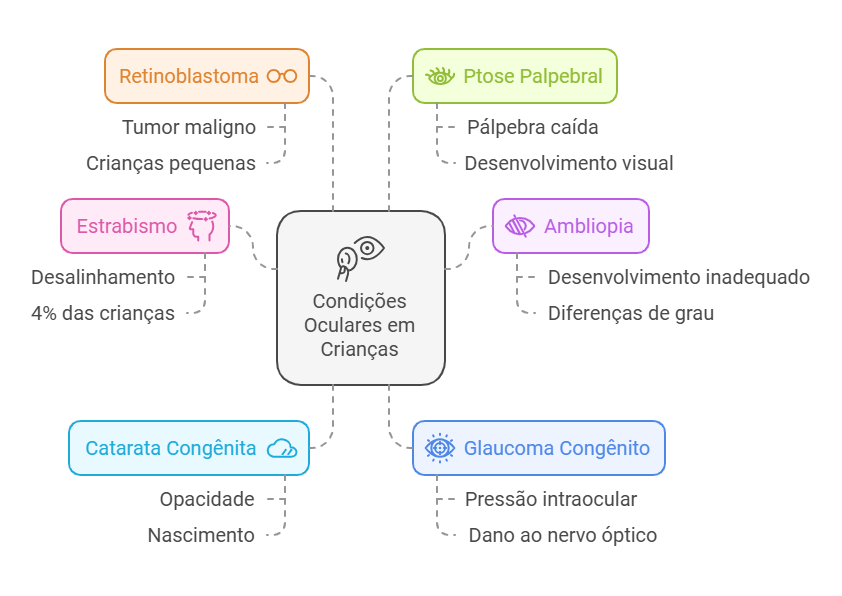
Além do estrabismo, outras condições oculares comuns em crianças incluem:
Os exames oftalmológicos em crianças são adaptados à idade e às necessidades do paciente. Os exames podem incluir:
É recomendado que a primeira consulta oftalmológica seja realizada logo após o nascimento, ainda na maternidade, para o teste do reflexo vermelho. Em seguida, aos 6 meses, 1 ano e, posteriormente, anualmente ou conforme orientação do oftalmologista.
Sim, o estrabismo pode ter um componente genético, aumentando a probabilidade de ocorrer em famílias com histórico da condição.
A cirurgia é realizada sob anestesia, portanto, o paciente não sente dor durante o procedimento. Após a cirurgia, pode haver algum desconforto, que pode ser controlado com analgésicos.
O objetivo principal da cirurgia é alinhar os olhos. A melhora da visão depende de outros fatores, como a presença de ambliopia e a necessidade de correção com óculos.
Sim, crianças podem usar lentes de contato, mas é importante que haja acompanhamento médico e que os pais ou responsáveis sejam responsáveis pela higiene e cuidado com as lentes.
Ambliopia, ou “olho preguiçoso”, é a perda da visão em um olho devido à falta de uso adequado durante a infância. O tratamento envolve o uso de óculos, tampão ocular ou colírios para estimular o olho com visão mais fraca.
Em alguns casos raros, o estrabismo intermitente leve pode melhorar com o tempo, mas geralmente o estrabismo não se resolve sozinho e requer tratamento.
O estrabismo não tratado pode causar dificuldades de aprendizado, pois a visão inadequada pode dificultar a leitura, a escrita e a concentração.
Os riscos da cirurgia de estrabismo são baixos, mas podem incluir infecção, sangramento, visão dupla temporária e reações à anestesia.
A terapia visual pode ser eficaz em alguns casos de estrabismo, especialmente em casos de desvios pequenos ou intermitentes. Ela ajuda a melhorar a coordenação dos olhos e a visão binocular.
Sinais de alerta incluem: piscar excessivo, esfregar os olhos frequentemente, dificuldade em enxergar de perto ou de longe, inclinar a cabeça para ver, sensibilidade à luz e olhos desalinhados.
Não, a cirurgia de estrabismo não corrige erros refrativos. Óculos ou lentes de contato podem ser necessários para corrigir miopia, hipermetropia ou astigmatismo.
Siga as orientações do oftalmologista, que podem incluir o uso de colírios, evitar atividades físicas intensas por um período e comparecer às consultas de acompanhamento.
Em alguns casos, o estrabismo pode voltar após a cirurgia, especialmente em casos de desvios complexos ou em crianças em crescimento. Novas cirurgias podem ser necessárias.
Visão binocular é a capacidade de usar os dois olhos juntos para formar uma única imagem tridimensional. Ela é importante para a percepção de profundidade e para a realização de atividades como dirigir, praticar esportes e ler.
Não é possível prevenir completamente o estrabismo, mas o diagnóstico e tratamento precoces podem minimizar as complicações e melhorar o prognóstico.
Procure um oftalmologista com experiência em oftalmologia infantil e estrabismo, que seja atencioso com as crianças e que se mantenha atualizado sobre as últimas tecnologias e técnicas.
No estrabismo convergente (esotropia), um olho se volta para dentro. No estrabismo divergente (exotropia), um olho se volta para fora.
A idade ideal para a cirurgia de estrabismo varia dependendo do caso, mas geralmente é recomendada o mais cedo possível, para evitar a ambliopia e promover o desenvolvimento da visão binocular.
Sim, a cirurgia de estrabismo é geralmente coberta pelos planos de saúde, mas é importante verificar as condições do seu plano.
Sim, a terapia visual pode ser benéfica para adultos com estrabismo, especialmente para melhorar a coordenação dos olhos e a visão binocular.
As opções de tratamento para estrabismo em adultos incluem óculos, prismas, terapia visual e cirurgia.
Lentes prismáticas são lentes especiais que desviam a luz, ajudando a alinhar as imagens vistas por cada olho. Elas podem ser prescritas para pacientes com estrabismo para aliviar a visão dupla ou melhorar a visão binocular.
Os exames para diagnosticar estrabismo incluem: teste de acuidade visual, teste de cobertura, teste de reflexo da córnea, exame de motilidade ocular, exame de refração e, em alguns casos, exames complementares como tomografia ou ressonância.
Diplopia é a visão dupla, que pode ocorrer em casos de estrabismo quando os olhos não estão alinhados e cada olho vê uma imagem diferente.
Sim, a correção do estrabismo pode melhorar significativamente a autoestima, especialmente em crianças e adultos que se sentem constrangidos com a aparência do olho.
Os benefícios da cirurgia de estrabismo incluem: alinhamento dos olhos, melhora da visão binocular, melhora da autoestima e, em alguns casos, alívio da visão dupla.
A ambliopia é detectada através de exames de acuidade visual e outros testes realizados pelo oftalmologista.
A ambliopia não tratada pode levar à perda permanente da visão no olho afetado, além de dificuldades de aprendizado e problemas de coordenação motora.
Depende do tipo e da gravidade do estrabismo. Em alguns casos, o estrabismo pode dificultar a direção, especialmente em condições de baixa luminosidade ou ao avaliar a distância. O oftalmologista pode avaliar a aptidão para dirigir.
Se você ou seu filho apresenta sintomas de estrabismo ou qualquer outra condição ocular, não hesite em agendar uma consulta. Na Dra. Iara Debert, você encontrará uma profissional dedicada, com vasta experiência em oftalmologia infantil e estrabismo, pronta para oferecer o melhor cuidado e tratamento.
Para agendar sua consulta, entre em contato pelos canais disponíveis no site ou por telefone. Estou localizada em São Paulo e terei prazer em recebê-lo(a) em meu consultório.
A Dra. Iara Debert, especialista em estrabismo e oftalmologia infantil, está à disposição para auxiliar no diagnóstico e tratamento de condições oculares, garantindo a saúde e o bem-estar visual de crianças e adultos. A detecção precoce e o tratamento adequado são essenciais para prevenir complicações e promover uma visão clara e saudável. Se você busca um especialista em estrabismo em SP, agende sua consulta e dê o primeiro passo para um futuro com um olhar mais nítido e confiante. A saúde visual é um tesouro que merece todo o cuidado.
Palavra-chave: Estrabismo
Introdução: A ambliopia, conhecida popularmente como “olho preguiçoso”, é uma condição oftalmológica que afeta cerca de 2 a 3% da população infantil. Caracteriza-se pela redução da acuidade visual em um ou ambos os olhos, mesmo com a melhor correção óptica (óculos ou lentes de contato). A condição se desenvolve durante a infância, período crítico para a formação e o amadurecimento das vias visuais. Se não diagnosticada e tratada precocemente, pode levar a uma perda de visão permanente e comprometer significativamente a qualidade de vida. Neste guia completo, exploraremos em detalhes as causas, os sintomas, o diagnóstico, os tratamentos e as formas de prevenção da ambliopia, fornecendo informações valiosas para pais, responsáveis e profissionais de saúde.
A ambliopia não é um problema estrutural do olho em si, mas sim um problema de desenvolvimento da via visual entre o olho e o cérebro. Durante a infância, o cérebro aprende a interpretar os sinais visuais recebidos de ambos os olhos. Quando um dos olhos recebe imagens embaçadas, distorcidas ou desalinhadas, o cérebro tende a suprimir a imagem desse olho para evitar confusão. Com o tempo, essa supressão contínua leva ao enfraquecimento da via visual do olho suprimido, resultando em ambliopia. É como se o cérebro “desligasse” um dos olhos, impedindo seu desenvolvimento visual adequado.
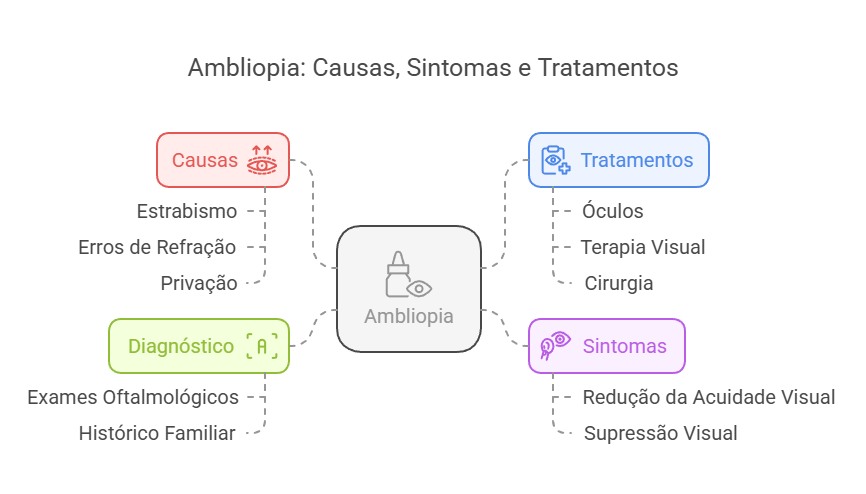
A ambliopia pode ter várias causas, e entender sua origem é essencial para determinar o tratamento mais eficaz. As principais causas incluem diversos fatores que interferem no desenvolvimento normal da visão durante a infância e visão adulta.
Ambliopia causada por estrabismo (Ambliopia Estrabísmica): É a causa mais comum de ambliopia, representando cerca de 50% dos casos. O desalinhamento dos olhos (estrabismo) impede que o cérebro receba as mesmas imagens de ambos os olhos, levando à supressão da imagem de um dos olhos. A esotropia (desvio para dentro) é o tipo mais associado à ambliopia
Ambliopia causada por erros de refração (Ambliopia Anisometrópica e Ambliopia por Ametropia): Erros de refração não corrigidos ou com grande diferença entre os olhos (anisometropia) causam imagens embaçadas ou distorcidas que chegam ao cérebro. A anisometropia é uma causa comum e muitas vezes não é percebida pelos pais. Por exemplo, se um olho tem uma visão normal e o outro apresenta alta miopia, o cérebro pode priorizar o olho com melhor visão, levando à ambliopia no olho menos utilizado.
Ambliopia causada por bloqueio ou diminuição da visão (Ambliopia ex anopsia ou Ambliopia por Privação): Qualquer condição que impeça a entrada de luz no olho durante a infância pode causar ambliopia. As causas mais comuns são catarata congênita (opacidade do cristalino presente ao nascimento), ptose palpebral (pálpebra caída) e cicatrizes na córnea. Exemplos incluem catarata congênita, ptose (queda da pálpebra) ou lesões oculares. Esse bloqueio impede o desenvolvimento normal da visão durante a infância.
A ambliopia é mais comum em crianças, especialmente entre 6 meses e 7 anos de idade, período crítico para o desenvolvimento visual. Durante essa fase, o cérebro aprende a processar informações visuais e qualquer interrupção pode levar ao desenvolvimento de ambliopia. Estudos mostram que a detecção precoce é crucial, pois o cérebro infantil é altamente plástico, ou seja, capaz de se adaptar e corrigir problemas visuais com intervenção adequada. No entanto, se a ambliopia não for tratada até os 8-10 anos de idade, as chances de recuperação completa significativamente.
Embora a ambliopia seja mais frequentemente associada à infância, ela também pode afetar adultos. Em alguns casos, a condição não foi diagnosticada na infância ou o tratamento inicial não foi bem-sucedido. Em adultos, o tratamento pode ser mais desafiador devido à menor plasticidade cerebral. No entanto, avanços recentes, como terapias de reabilitação visual e uso de tecnologias específicas, têm mostrado resultados promissores.
Para entender plenamente a ambliopia, é fundamental mergulhar nas especificidades de cada uma de suas causas, compreendendo os mecanismos pelos quais elas afetam o desenvolvimento visual.
Ambliopia Estrabísmica: O Estrabismo, como um ponto de partida para a Ambliopia.
A ambliopia estrabísmica é a forma mais comum, representando aproximadamente metade de todos os casos. Essa condição surge quando há um desalinhamento dos olhos, conhecido como estrabismo. Em vez de ambos os olhos apontarem para o mesmo ponto no espaço, um olho se desvia para dentro (esotropia), para fora (exotropia), para cima (hipertropia) ou para baixo (hipotropia).
Mecanismo: Essa divergência na direção dos olhos resulta em duas imagens diferentes sendo enviadas ao cérebro. Incapaz de processar duas imagens distintas, o cérebro começa a suprimir a imagem proveniente do olho desalinhado para evitar a diplopia (visão dupla). Com o tempo, essa supressão contínua leva à da via visual do olho desviado, resultando na ambliopia.
Exemplo Prático: Uma criança com esotropia congênita, onde um olho está constantemente desviado para dentro, terá uma forte tendência a desenvolver ambliopia nesse olho. O cérebro, ao priorizar a imagem nítida do olho alinhado, negligencia o outro, comprometendo seu desenvolvimento visual.
Ambliopia Anisometrópica: A Diferença que Prejudica a Visão.
Anisometropia refere-se a uma diferença significativa no erro refrativo entre os dois olhos. Isso significa que um olho pode ter miopia (dificuldade para enxergar de longe), hipermetropia (dificuldade para enxergar de perto) ou astigmatismo (visão distorcida) em um grau diferente do outro olho.
Mecanismo: Essa disparidade nos erros de refração causa uma diferença na nitidez das imagens que chegam ao cérebro. O olho com menor erro de refração enviará uma imagem clara, enquanto o olho com maior erro refrativo enviará uma imagem embaçada. Novamente, o cérebro tende a favorecer a imagem mais nítida e suprimir a mais embaçada, levando à ambliopia no olho com maior erro refrativo.
Exemplo Prático: Uma criança com +1,00 dioptrias de hipermetropia em um olho e +4,00 dioptrias no outro terá uma grande disparidade na capacidade de focar objetos próximos. O cérebro, ao privilegiar a imagem mais nítida, suprime a imagem do olho com maior hipermetropia, resultando em ambliopia anisometrópica.
Ambliopia por Ametropia (Refracional): A Falta de Foco Bilateral.
Diferente da anisometropia, a ambliopia por ametropia ocorre quando ambos os olhos apresentam altos erros refrativos (miopia, hipermetropia ou astigmatismo) que não são corrigidos.
Mecanismo: A ausência de correção óptica adequada resulta em imagens constantemente embaçadas chegando ao cérebro. Embora ambos os olhos estejam enviando imagens de qualidade inferior, a falta de nitidez impede o desenvolvimento visual normal.
Exemplo Prático: Uma criança com +6,00 dioptrias de hipermetropia em ambos os olhos terá dificuldade para enxergar com clareza. Se esse alto grau não for corrigido com óculos ou lentes de contato, ambos os olhos sofrerão com a falta de estimulação visual adequada, levando à ambliopia bilateral por ametropia.
Ambliopia por Privação (Ex Anopsia): Impedindo a Luz, Roubando a Visão.
A ambliopia por privação é a forma mais grave, pois resulta da obstrução da visão em um ou ambos os olhos. Essa obstrução impede a entrada de luz e a formação de imagens nítidas na retina, privando o cérebro da estimulação visual necessária.
Mecanismo: Sem a estimulação visual adequada, as vias visuais não conseguem se desenvolver corretamente, levando à ambliopia. A gravidade da ambliopia depende da duração e da intensidade da privação visual.
Exemplos Práticos:
Catarata Congênita: Uma opacidade do cristalino presente ao nascimento impede a passagem da luz, causando ambliopia grave se não for removida cirurgicamente o mais cedo possível.
Ptose Palpebral: Uma pálpebra caída que cobre a pupila impede a entrada de luz no olho, resultando em ambliopia por privação.
Opacidades Corneanas: Cicatrizes ou outras opacidades na córnea podem obstruir a visão e causar ambliopia.
Outras Ambliopias: Causas Menos Comuns, Impacto Similar.
Existem outras causas menos frequentes de ambliopia, como:
Nistagmo: Movimentos involuntários e rítmicos dos olhos que dificultam a fixação e a obtenção de uma imagem nítida.
Aniridia: Ausência parcial ou total da íris, a parte colorida do olho, que pode causar sensibilidade à luz e visão embaçada. Lesões Oculares: Traumas ou outras lesões que afetem a visão podem levar à ambliopia.
Embora a ambliopia possa ser assintomática em muitos casos, a observação atenta de certos sinais e comportamentos pode auxiliar na detecção precoce da condição. É importante notar que os sintomas podem variar dependendo da idade da criança e da gravidade da ambliopia.
Sinais Comportamentais:
Dificuldade em Julgar Distâncias: A criança pode ter dificuldade em pegar objetos, tropeçar com frequência ou apresentar falta de jeito em atividades que exigem coordenação motora.
Visão Embaçada ou Distorcida: A criança pode se queixar de visão embaçada em um dos olhos ou relatar que as coisas parecem diferentes em cada olho.
Sensibilidade à Luz (Fotofobia): Algumas crianças com ambliopia podem apresentar sensibilidade à luz forte e preferir ambientes mais escuros.
Cansaço Ocular: A criança pode se queixar de fadiga ocular após atividades que exigem esforço visual, como leitura ou uso de dispositivos eletrônicos.
Apertar ou Estrabicar os Olhos: Algumas crianças podem apertar ou forçar os olhos para tentar melhorar a visão.
Inclinar a Cabeça: A criança pode inclinar a cabeça para um lado na tentativa de compensar o desalinhamento dos olhos ou melhorar a visão.
Sinais Físicos:
Desalinhamento Ocular (Estrabismo): O desalinhamento dos olhos é um dos sinais mais óbvios de ambliopia. No entanto, nem toda criança com estrabismo terá ambliopia, e nem toda criança com ambliopia terá estrabismo aparente.
Pupilas Desiguais: Em alguns casos, as pupilas dos olhos podem ter tamanhos diferentes.
Movimentos Oculares Anormais: Podem ser notados movimentos irregulares ou descoordenados dos olhos.
Reflexo Vermelho Anormal: Durante o exame do olhinho (teste do reflexo vermelho), o reflexo pode estar diminuído ou ausente em um dos olhos.
Sinais em Testes de Visão:
Diferença na Acuidade Visual: O achado mais característico da ambliopia é a diferença na acuidade visual entre os dois olhos. Em geral, considera-se ambliopia quando há uma diferença de duas ou mais linhas na tabela de Snellen (tabela de optotipos utilizada para medir a acuidade visual). Exemplo Prático: Uma criança que sempre fecha um olho quando tenta ler ou que tem dificuldade em pegar uma bola pode estar apresentando sinais de ambliopia e deve ser avaliada por um oftalmologista.
Geralmente envolve uma combinação de exames oftalmológicos como:
Teste de Acuidade Visual: Avaliação da capacidade de enxergar letras ou símbolos em diferentes distâncias.
Exame de Refração: Identificação de erros refrativos, como miopia, hipermetropia ou astigmatismo.
Teste de Cobertura Ocular: Observação do movimento dos olhos ao cobrir e descobrir cada um individualmente.
Exame de Fundo de Olho: Verificação da saúde da retina e nervo óptico. Em muitos casos, o diagnóstico é feito durante consultas pediátricas de rotina ou exames escolares de triagem visual. É importante que todas as crianças passem por exames oftalmológicos regulares para detectar precocemente a ambliopia e outros problemas de visão.

O prognóstico da ambliopia depende de vários fatores, como a idade do paciente no momento do diagnóstico, a gravidade da condição e a adesão ao tratamento. Quanto mais cedo a ambliopia for detectada e tratada, melhores são as chances de recuperação completa. Pesquisas indicam que cerca de 75% dos casos de ambliopia podem ser corrigidos com tratamento adequado antes dos 7 anos de idade. Após essa idade, o sucesso do tratamento diminui, mas não é impossível.
A ambliopia tem tratamento e, em muitos casos, pode ser revertida, principalmente se diagnosticada e tratada precocemente. No entanto, a “cura”, no sentido de restaurar a visão normal em ambos os olhos, nem sempre é possível. O objetivo principal do tratamento é melhorar a visão do olho mais fraco e fortalecer a via visual entre o olho e o cérebro. Sim, a ambliopia pode ser curada, especialmente quando diagnosticada e tratada precocemente. O tratamento visa corrigir a causa subjacente e treinar o cérebro a usar ambos os olhos de maneira equilibrada.
O tratamento da ambliopia visa forçar o uso do olho mais fraco, estimulando o desenvolvimento da via visual. As opções de tratamento incluem:
Correção Óptica: O primeiro passo é corrigir qualquer erro de refração (miopia, hipermetropia, astigmatismo) com o uso de óculos ou lentes de contato.
Tampão Ocular: O uso de um tampão no olho mais forte (com melhor visão) força o uso do olho mais fraco, estimulando o seu desenvolvimento. A duração do uso do tampão varia conforme a idade e a gravidade da ambliopia e deve ser determinada pelo oftalmologista. A adesão ao tratamento com o tampão é fundamental para o sucesso.
Colírios: Em alguns casos, pode ser utilizado um colírio que embaça a visão do olho mais forte, forçando o uso do olho mais fraco.
Terapia Visual: Exercícios oculares específicos podem ser utilizados para melhorar a coordenação e a visão binocular.
Cirurgia: Em casos de ambliopia causada por estrabismo, a cirurgia para alinhar os olhos pode ser necessária para permitir que o cérebro utilize ambos os olhos.
Tratamento dicóptico (binocular): É um tratamento novo para ambliopia que tem sido estudado nos últimos anos. Seu objetivo é estimular os dois olhos da criança simultaneamente e tem mostrado bons resultados como alternativa ou complemento ao tratamento tradicional com tampão. E o mais animador é que esse tratamento é feito por meio de jogos, aplicativos de realidade virtual e filmes 3D, tornando o tratamento bem mais divertido.

Identificar os fatores de risco para ambliopia é crucial para que os pais e profissionais de saúde possam estar mais atentos e realizar exames oftalmológicos precoces.
Histórico Familiar:
Ter pais ou irmãos com ambliopia ou estrabismo aumenta significativamente o risco de a criança desenvolver a condição. A predisposição genética desempenha um papel importante na suscetibilidade a problemas visuais.
Prematuridade e Baixo Peso ao Nascer:
Bebês prematuros, especialmente aqueles que nascem com menos de 30 semanas de gestação ou pesam menos de 1500 gramas, apresentam um risco aumentado de desenvolver retinopatia da prematuridade (ROP), catarata congênita, glaucoma congênito e outros problemas oculares que podem levar à ambliopia.
Doenças Genéticas:
Algumas síndromes genéticas, como a síndrome de Down, estão associadas a um risco aumentado de problemas de visão, incluindo ambliopia, catarata congênita e glaucoma congênito.
Catarata Congênita:
A presença de catarata congênita, mesmo que pequena, pode obstruir a visão e levar à ambliopia por privação se não for tratada precocemente.
Ptose Palpebral:
A ptose palpebral congênita (pálpebra caída desde o nascimento) que cobre parte ou toda a pupila impede a entrada de luz no olho, levando à ambliopia por privação.
Outras Condições Oculares:
Qualquer condição que afete a clareza da visão, como cicatrizes na córnea, tumores oculares ou glaucoma congênito, pode aumentar o risco de ambliopia.
Exemplo Prático: Um bebê que nasce prematuro e com histórico familiar de estrabismo deve ser acompanhado de perto por um oftalmologista, realizando exames oftalmológicos regulares para detectar precocemente qualquer problema de visão e iniciar o tratamento o mais rápido possível. Ao compreender em profundidade as causas, os sintomas e os fatores de risco da ambliopia, é possível aumentar a conscientização sobre a importância da detecção precoce e do tratamento adequado, garantindo um futuro com mais qualidade de vida para as crianças afetadas.
Idealmente, o primeiro exame oftalmológico deve ser realizado no primeiro ano de vida, seguido de avaliações aos 3 anos e antes do início da alfabetização.
Torne a experiência mais lúdica e divertida, utilizando tampões coloridos com desenhos, incentivando a criança com recompensas e elogiando o esforço. Converse com o oftalmologista para ajustar o tempo de uso do tampão e buscar alternativas.
Sim, em alguns casos, a ambliopia pode recorrer, especialmente se o tratamento for interrompido precocemente ou se não houver acompanhamento regular com o oftalmologista.
Em geral não, mas depende da acuidade visual do melhor olho. A legislação de trânsito brasileira exige uma acuidade visual mínima para dirigir. Consulte as normas do Detran para obter informações mais precisas.
O estrabismo é o desalinhamento dos olhos, enquanto a ambliopia é a redução da visão em um ou ambos os olhos, causada pela falta de uso ou por outros problemas de visão. O estrabismo pode levar à ambliopia, mas nem toda ambliopia é causada por estrabismo.
Se não tratada, a ambliopia pode levar à perda permanente de visão no olho afetado, dificuldade na percepção de profundidade, limitações nas escolhas profissionais e aumento do risco de perda de visão em caso de problemas no outro olho.
Sim, a ambliopia pode causar dificuldades de aprendizado, pois afeta a leitura, a escrita e a concentração.
A cirurgia corrige a ambliopia? A cirurgia para estrabismo pode melhorar o alinhamento dos olhos e facilitar o tratamento da ambliopia, mas não corrige a ambliopia diretamente. O tratamento principal para ambliopia continua sendo o uso de óculos e tampão ou colírio.
A ambliopia (olho preguiçoso) é uma condição tratável que pode ter um impacto significativo na visão e no desenvolvimento infantil. A detecção precoce, por meio de exames oftalmológicos regulares, é fundamental para um tratamento eficaz. Com as opções terapêuticas disponíveis, como correção óptica, tampão ocular e colírios, é possível melhorar a visão do olho mais fraco e garantir um futuro com mais qualidade de vida. Consulte um oftalmologista para um diagnóstico e tratamento individualizado.
Acessibilidade em São Paulo cirurgia de estrabismo Crianças com Deficiência Visual estrabismo estrabismo infantil Lazer Inclusivo miopia Museus Acessíveis em SP Oftalmologista Infantil São Paulo vesguice visão infantil
Cuidar da visão das crianças é essencial para garantir um desenvolvimento saudável e pleno. A visão desempenha um papel crucial no aprendizado, na coordenação motora, na interação social e na qualidade de vida. Escrito por Iara Debert especialista em oftalmologia infantil e estrabismo, com dados e exemplos reais para auxiliar pais e responsáveis. Abordaremos desde o funcionamento da visão infantil até os cuidados necessários para proteger os olhos dos pequenos, incluindo exames, tratamentos e dicas de prevenção.
A visão de uma criança não é uma versão em miniatura da visão adulta. Ela se desenvolve gradualmente desde o nascimento, atingindo a maturidade por volta dos 6 a 7 anos de idade. Recém-nascidos enxergam de forma embaçada e têm dificuldade para distinguir cores e focar objetos distantes. A capacidade de enxergar cores se desenvolve por volta dos 4 meses, e a visão binocular, responsável pela percepção de profundidade, se consolida por volta dos 6 meses.
Os exames oftalmológicos regulares são cruciais para acompanhar o desenvolvimento da visão infantil, detectar precocemente problemas e garantir que a criança atinja seu pleno potencial visual. A Sociedade Brasileira de Oftalmologia Pediátrica recomenda o primeiro exame completo ao primeiro ano de vida, com avaliações subsequentes aos 3 anos, antes de iniciar a alfabetização, e posteriormente, conforme a orientação do oftalmologista.
Erros refrativos: Miopia (dificuldade para enxergar de longe), hipermetropia (dificuldade para enxergar de perto) e astigmatismo (visão embaçada ou distorcida) são os problemas mais comuns. Um estudo publicado no Ophthalmology mostrou que a prevalência de miopia em crianças aumentou significativamente nas últimas décadas, possivelmente devido ao aumento do tempo em atividades de perto, como leitura e uso de dispositivos eletrônicos.

A detecção precoce é crucial para o sucesso do tratamento da maioria dos problemas de visão infantil. Quanto antes o problema for identificado e tratado, maiores as chances de a criança desenvolver uma visão normal.
Avaliação da acuidade visual: Utiliza-se tabelas ou figuras para medir a capacidade da criança de enxergar detalhes à distância.
Exame externo dos olhos: Avaliação da saúde das pálpebras, conjuntiva, córnea, íris e pupila.
Avaliação da motilidade ocular: Observação dos movimentos oculares para detectar estrabismo ou outras alterações.
Teste de refração: Determina o grau dos olhos (miopia, hipermetropia, astigmatismo). Pode ser feito com colírios cicloplégicos para obter resultados mais precisos em crianças.
Exame de fundo de olho: Avaliação da retina, nervo óptico e vasos sanguíneos.
O Teste do Olhinho, ou Teste do Reflexo Vermelho, é um exame simples e indolor que detecta problemas oculares em recém-nascidos, como catarata congênita, glaucoma congênito e retinoblastoma. É realizado logo após o nascimento e repetido nas consultas pediátricas.
O uso excessivo de telas pode causar:
Fadiga ocular: Vista cansada, ardência, olhos secos.
Síndrome da visão computacional: Dores de cabeça, visão embaçada, dificuldade para focar.
Miopia: Estudos comprovam a relação entre o aumento do tempo em atividades de perto, como o uso de telas, e o desenvolvimento de miopia.
Evitar o contato com pessoas infectadas, não compartilhar objetos pessoais que tocam os olhos (toalhas, lenços, maquiagem), lavar as mãos com frequência.
Idealmente, no primeiro ano de vida.
Dificuldade para enxergar de perto ou de longe, apertar os olhos para focar, dores de cabeça frequentes.
Sim, o estrabismo pode ser tratado com óculos, tampão ocular, toxina botulínica ou cirurgia.
É um exame simples que detecta problemas oculares em recém-nascidos.
Limitar o tempo de exposição, incentivar pausas regulares, garantir boa iluminação e distância adequada das telas.
Frutas e vegetais ricos em vitaminas A, C e E, peixes ricos em ômega 3, ovos, castanhas e nozes.
A visão é um sentido fundamental para o desenvolvimento integral da criança. Cuidar da saúde ocular dos pequenos é essencial para garantir um futuro com mais qualidade de vida, aprendizado e bem-estar. Com acompanhamento oftalmológico regular, hábitos saudáveis e atenção aos sinais de alerta, é possível detectar e tratar precocemente os problemas de visão, permitindo que as crianças enxerguem o mundo com clareza e atinjam seu pleno potencial.
Acessibilidade em São Paulo cirurgia de estrabismo Crianças com Deficiência Visual estrabismo estrabismo infantil Lazer Inclusivo miopia Museus Acessíveis em SP Oftalmologista Infantil São Paulo vesguice visão infantil
O estrabismo, popularmente conhecido como “vesguice” ou “olho torto”, é uma condição oftálmica caracterizada pelo desalinhamento dos olhos, onde um ou ambos desviam do ponto de fixação. Afeta cerca de 4% da população infantil mundial e, se não tratado, pode levar a consequências significativas para a visão. A cirurgia de estrabismo é um procedimento eficaz para corrigir esse desalinhamento e melhorar a qualidade de vida dos pacientes. Este guia abrangente e embasado em dados científicos, aborda todos os aspectos da cirurgia, desde as indicações e contraindicações até os cuidados pós-operatórios e os possíveis riscos. Esclarecemos dúvidas frequentes, fornecemos informações essenciais e trazemos exemplos reais para auxiliar pais e pacientes no processo de tomada de decisão.
O estrabismo ocorre devido a um desequilíbrio na ação dos músculos extraoculares, responsáveis pela movimentação dos olhos. Normalmente, seis músculos controlam a posição e o movimento de cada olho, trabalhando em perfeita sincronia para garantir que ambos os olhos fixem no mesmo ponto. No estrabismo, essa harmonia é rompida, causando o desalinhamento. Isso pode afetar a visão binocular (capacidade de usar os dois olhos simultaneamente para enxergar uma única imagem tridimensional), a percepção de profundidade e, em casos mais graves, pode levar à ambliopia, ou “olho preguiçoso“, uma condição na qual o cérebro ignora a imagem do olho desviado, resultando em perda visual.
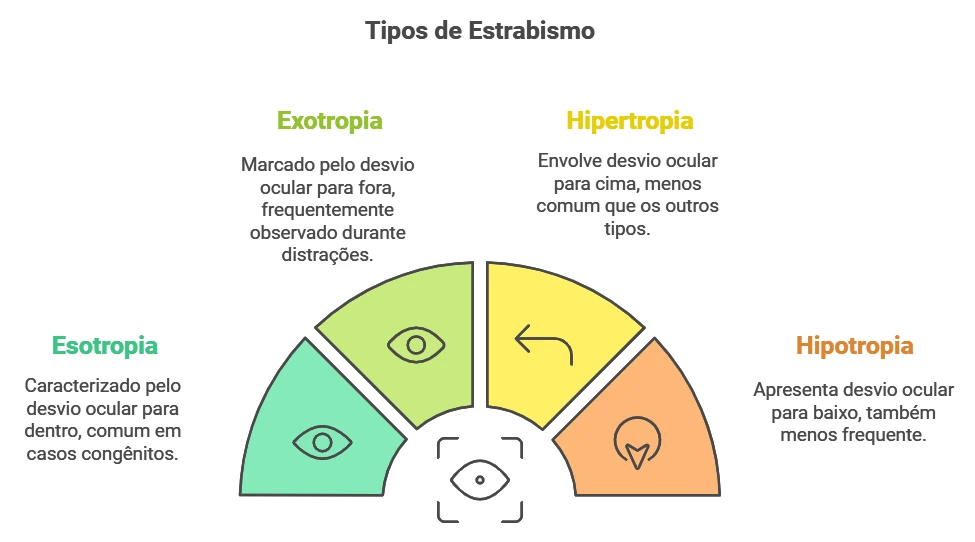
O estrabismo pode ser classificado de acordo com a direção do desvio:
A cirurgia é geralmente indicada para:
A cirurgia pode ser contraindicada em casos de:

A cirurgia é realizada sob anestesia geral em ambiente hospitalar. O cirurgião oftalmologista especializado em estrabismo realiza pequenas incisões na conjuntiva (membrana que recobre o olho) para acessar os músculos extraoculares. Os músculos podem ser reposicionados, encurtados ou alongados, dependendo do tipo e grau de desalinhamento. As incisões são pequenas e geralmente ficam escondidas sob a pálpebra. Os pontos são absorvidos espontaneamente pelo olho, não sendo necessária a retirada de pontos no pós-operatório.
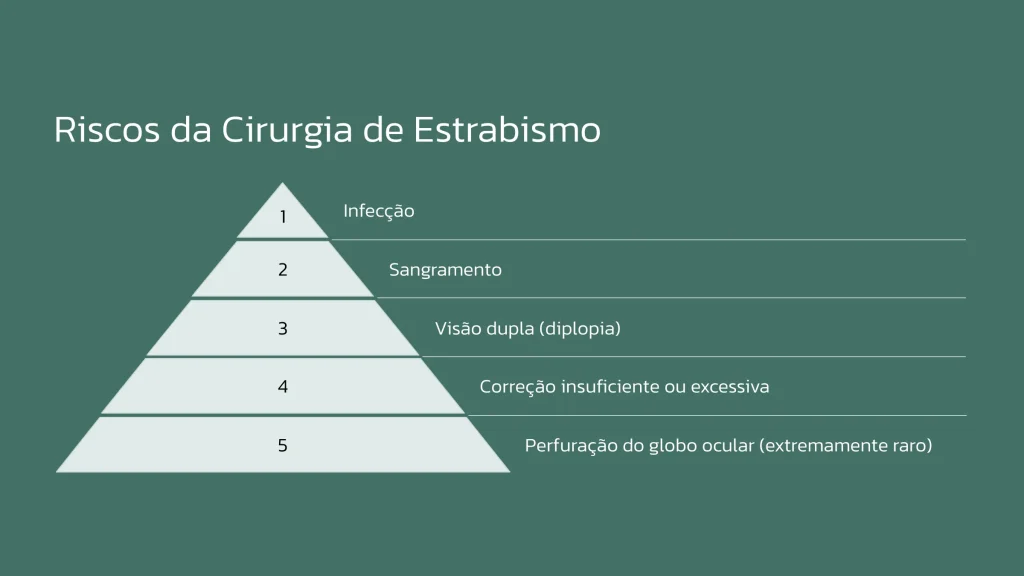
Como em qualquer procedimento cirúrgico, existem riscos associados à cirurgia de estrabismo, embora sejam raros:
O cirurgião acessa os músculos extraoculares através de pequenas incisões na conjuntiva. A técnica cirúrgica varia de acordo com o tipo de estrabismo e os músculos afetados.
Em alguns casos, especialmente em cirurgias complexas, o cirurgião pode optar por usar suturas ajustáveis. Essas suturas permitem que o alinhamento ocular seja ajustado, caso necessário, para obter o melhor resultado possível.
Na maioria dos casos, a cirurgia de estrabismo é eficaz na correção do desalinhamento ocular. No entanto, em alguns casos, pode haver recidiva do estrabismo, principalmente em pacientes com alterações neurológicas ou desequilíbrios musculares complexos. Nesses casos, uma nova cirurgia pode ser necessária
A cirurgia é realizada sob anestesia geral, portanto, o paciente não sente dor durante o procedimento. No pós-operatório, pode haver algum desconforto, inchaço e vermelhidão, geralmente controlados com colírios e analgésicos comuns.
O valor da cirurgia varia conforme a complexidade do caso, o hospital, o plano de saúde e a experiência do cirurgião. É fundamental realizar uma consulta com um oftalmologista especializado em estrabismo para uma avaliação individualizada e um orçamento detalhado.
Sim, em alguns casos de estrabismo congênito, a cirurgia pode ser realizada nos primeiros meses de vida.
Sim, em alguns casos pode haver recidiva. Se necessário, a cirurgia pode ser realizada mais de uma vez para obter resultado satisfatório.
Quais são os sinais de alerta no pós-operatório? Dor intensa, secreção purulenta, diminuição da visão, sangramento.
A cirurgia de estrabismo é um procedimento seguro e eficaz na correção do desalinhamento ocular, proporcionando melhora funcional, estética, e na qualidade de vida dos pacientes. A escolha do cirurgião, os cuidados no pré e pós-operatório, e o acompanhamento regular com o oftalmologista são fundamentais para o sucesso do tratamento.
O estrabismo infantil, conhecido popularmente como “vesguice”, é uma condição ocular relativamente comum, afetando cerca de 2% a 4% das crianças. Caracteriza-se pelo desalinhamento dos olhos, onde um ou ambos desviam do ponto de fixação. Este desvio pode ser para dentro (esotropia), para fora (exotropia), para cima (hipertropia) ou para baixo (hipotropia). O diagnóstico e tratamento precoces são cruciais para prevenir complicações como a ambliopia (olho preguiçoso) e problemas de percepção de profundidade
É fundamental que o estrabismo infantil seja diagnosticado e tratado precocemente para evitar complicações na visão da criança, como ambliopia (olho preguiçoso) e problemas de percepção de profundidade. Neste artigo, vamos abordar as causas, sintomas, tipos de estrabismo e as principais opções de tratamento disponíveis.
A visão de uma pessoa com estrabismo pode variar dependendo do tipo e gravidade do desalinhamento. Como o cérebro recebe duas imagens diferentes (uma de cada olho), ele pode optar por suprimir a imagem do olho desviado para evitar a visão dupla (diplopia). Essa supressão, se não tratada, pode levar à ambliopia, onde o olho afetado não se desenvolve completamente, resultando em baixa visão
Algumas pessoas com estrabismo podem experimentar visão dupla, dificuldade em focar objetos, dores de cabeça e fadiga ocular. A percepção de profundidade, essencial para atividades como pegar objetos e praticar esportes, também pode ser afetada. Imagine tentar pegar uma bola com duas imagens dela levemente deslocadas – a coordenação entre mão e olho fica prejudicada.

Nos primeiros meses de vida, é normal que os olhos dos bebês apresentem um leve desalinhamento ocasional. Isso ocorre porque os músculos oculares ainda estão em desenvolvimento e aprendendo a trabalhar em conjunto. Geralmente, esse desalinhamento desaparece por volta dos 3 a 4 meses de idade.
No entanto, se o desalinhamento persistir após os 6 meses de idade ou se for constante ou muito perceptível, é fundamental procurar um oftalmologista pediátrico para avaliação. O diagnóstico e o tratamento precoces são essenciais para evitar complicações na visão da criança.
O estrabismo infantil pode ser causado por diversos fatores, incluindo:
Existem diferentes tipos de estrabismo, classificados de acordo com a direção do desvio ocular:
Os sintomas do estrabismo infantil podem variar, mas os mais comuns incluem:
O diagnóstico de estrabismo é feito por um oftalmologista pediátrico através de um exame oftalmológico completo, que inclui:

O tratamento para estrabismo infantil varia de acordo com a causa, a gravidade e o tipo de desalinhamento. As principais opções incluem:
O tempo de uso do tampão ocular varia de acordo com a gravidade da ambliopia e a resposta da criança ao tratamento. O oftalmologista determinará a frequência e a duração do uso do tampão, que pode variar de poucas horas por dia a períodos mais prolongados.
A idade ideal para cirurgia de estrabismo varia de acordo com tipo de estrabismo. Em alguns casos, é realizada próximo aos 12 meses de idade. Em outros, na criança maior, ou até na adolescência. Os adultos também podem ser submetidos à cirurgia para correção de estrabismo.
A cirurgia de estrabismo é geralmente realizada no hospital, com duração média de 1 a 2 horas, dependendo da complexidade do caso e também de quantos músculos oculares serão operados.
Após a cirurgia, a criança pode apresentar vermelhidão, inchaço e desconforto nos olhos. O oftalmologista prescreverá colírios ou pomadas para ajudar na recuperação e prevenir infecções. É importante seguir as recomendações médicas quanto à higiene ocular, uso de medicamentos e retorno às atividades normais.
O estrabismo infantil é uma condição que requer atenção e tratamento precoce para evitar complicações na visão da criança. Com diagnóstico e tratamento adequados, a maioria das crianças com estrabismo pode alcançar um bom alinhamento ocular e um desenvolvimento visual saudável. É fundamental que os pais estejam atentos aos sinais de estrabismo e procurem um oftalmologista pediátrico para avaliação e acompanhamento